C. Albou-Ganem
La chirurgie de la presbytie au laser à excimères en monovision procure une pseudo-accommodation binoculaire par une correction différente au niveau des deux yeux, en favorisant la vision de loin sans correction sur un œil dit « dominant » et la vision de près sans correction sur l’autre œil dit « dominé » ou « non dominant ». La monovision, qui était depuis plusieurs décennies classiquement utilisée chez le myope en lentilles [12, 20], a été appliquée avec succès en chirurgie cornéenne [31]. Puis, grâce à l’évolution des logiciels des lasers à excimères pour la correction de la presbytie, en particulier par la modification de la prolaticité cible de la cornée, la monovision a permis de corriger efficacement l’emmétrope et l’hypermétrope. Tous les patients ne sont pas de bons candidats à la monovision, mais ceux qui s’y adaptent ont une diminution nette de leur dépendance aux verres correcteurs en vision de loin et de près.
Il a été décrit dans de précédents chapitres les avantages de la monovision en termes de sécurité sur le maintien de la qualité de vison, d’efficacité pour la correction visée et de simplicité dans la réalisation. L’importance de la détermination de l’œil dominant ou de l’œil supportant la surcorrection, ainsi que tous les paramètres à contrôler pour l’obtention d’une bonne tolérance ont été soulignés. L’œil dominant est généralement dévolu à la vision de loin et l’œil dominé à la vision de près, mais la monovision croisée avec l’œil dominant pour la vision de près peut aussi donner de très bons résultats [21, 22]. La nécessité d’une neuroadaptation a été également notée et les facteurs limitants ont été précisés [10, 17, 18]. Cette neuroadaptation est d’autant plus rapide et aisée que l’anisométropie induite est faible — mais une différence de 1,5 D à 2 D est facilement tolérée —, qu’il n’existe pas d’astigmatisme associé, que l’âge des patients se situe entre quarante-huit et cinquante-cinq ans et que la dominance oculaire est peu marquée [21, 22]. Elle est en moyenne de deux ou trois semaines. Enfin, il est essentiel que la correction réfractive de chaque œil soit précise et efficace.
Fort de l’approche favorable et sécurisée de la monovision en lentilles de contact, le recours à ce principe en photoablation est classique depuis l’avènement du laser à excimères et a permis de longue date de compenser la presbytie chez le sujet myope candidat à la correction de son amétropie. Son intérêt principal est d’être simple à réaliser et potentiellement réversible, en ce sens où il est possible de retraiter le patient en éliminant la myopie résiduelle sur l’œil dominé en cas de mauvaise tolérance binoculaire — le patient doit donc être informé de l’éventualité dans ce cas d’une optimisation de la vision de loin en éliminant la myopie sur les deux yeux, mais avec un retour aux lunettes de lecture.
En termes de résultats généraux, les avantages à souligner sont la préservation correcte de la sensibilité aux contrastes, la stabilité de l’effet obtenu et la capacité d’une récupération complète de la vision binoculaire avec une lunette additionnelle si besoin.
Cependant, ce traitement asymétrique demeure un compromis, source parfois de halos en vision de près, pouvant requérir une correction complémentaire en situation de besoin en vision de loin prolongée (télévision, conduite) dans le but de diminuer la fatigue visuelle. Dans tous les cas, il existe une diminution de la perception des reliefs avec perte de la stéréoscopie, ce d’autant plus que la différence entre les deux yeux est significative (la tolérance binoculaire ne pouvant excéder 2 D).
Il est important de souligner ici les contre-indications classiques à la monovision, quel que soit le mode de traitement (lentilles, laser cornéen, implant) : un astigmatisme cornéen de plus de 1 D, une déviation oculaire (exophorie strabique de plus de 10 D prismatiques) et une forte dominance.
Le meilleur candidat à la monovision est classiquement le sujet myope (statistiquement de préférence féminin), de plus de quarante ans, utilisant déjà sa myopie pour compenser sa presbytie en retirant ses lunettes de près, voire, idéalement, ayant déjà approché la tolérance de la monovision en lentilles.
Il est très important d’inviter le patient à ne pas comparer les performances visuelles entre ses deux yeux mais à ne considérer sa situation visuelle qu’en binoculaire, afin que disparaisse la perception mentale de la différence.
Bien qu’il n’existe pas d’âge limite, il est certain qu’une presbytie avérée de + 3 D ne peut être complètement corrigée de par l’intolérance d’une telle anisométropie.
Dans le but d’élargir la profondeur de champ et, ainsi, la capacité de vision de près, tout en minimisant l’amétropie requise pour y parvenir, est né le profil de la micromonovision, bénéficiant de la modulation de l’asphéricité « hyperprolate » et des aberrations sphériques que celle-ci induit.
Idéalement le patient opéré en monovision doit être capable de voir confortablement à toutes les distances. La profondeur de champ binoculaire doit être continue et doit être égale à la sommation des profondeurs de champ de chaque œil sans interférence de l’image vue floue. C’est le but des différents algorithmes récents de photoablation en monovision : modifier l’asphéricité de la cornée sur un ou les deux yeux pour réduire la surcorrection de l’œil dominé, améliorer la vision binoculaire et accélérer la neuroadaptation. C’est ce que certains appellent la « micromonovision ». Ces algorithmes reposent sur un concept qui s’oppose à ceux fondés sur le principe de la multifocalité, même si les traitements asphériques induisent un certain degré de multifocalité.
Les traitements asphériques respectent la prolaticité de la cornée. Ainsi, une cornée opérée d’hypermétropie ne sera pas trop hyperprolate et une cornée opérée de myopie ne sera pas oblate. Ce maintien de la prolaticité cornéenne physiologique est toutefois un désavantage pour le traitement des patients presbytes. En effet, la profondeur de champ nécessaire à l’amélioration de la vision de près impose une hyperprolaticité. Dans le cas de traitements lasers de la presbytie, il devient donc indispensable d’induire volontairement une hyperprolaticité. Deux profils de photoablation sont aujourd’hui proposés, le but étant de réduire sans les éliminer les aberrations sphériques pour atteindre un compromis entre l’augmentation de la profondeur de champ et le maintien de la sensibilité aux contrastes et la qualité de vision.
Le logiciel F-CAT (Fine tuned Customized Advance Treatment), proposé depuis 2004 par le laser WaveLight® Allegretto Wave®, est fondé sur la modification de l’asphéricité cible de la cornée dans le but de la rendre hyperprolate [1]. Les traitements de la presbytie avec le Laser WaveLight® reposent sur cette gestion au 1/10e près de la prolaticité, donc de l’asphéricité, avec son corollaire : l’aberration sphérique induite. Plusieurs solutions sont possibles pour faire varier l’asphéricité : la firme préconise la modification du facteur Q par monovision avancée, qui consiste à programmer la réfraction en mode WaveFront asphérique sur l’œil dominant pour corriger la vision de loin, et à programmer, sur l’œil dominé, une augmentation différentielle de l’asphéricité variant de Q = – 0,7 à Q = – 1 en fonction de l’amétropie de départ, en sachant que la correction d’une hypermétropie rendra la cornée d’autant plus prolate que la correction est élevée. Une autre méthode précise consiste à analyser la forme de la photoablation en la décomposant en coefficients de Zernike avec un réajustement de la cible réfractive pour maintenir une valeur de correction sphérique de la photoablation (coefficient 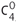 ) constante après variation du facteur Q. Enfin, certains chirurgiens ont adapté le logiciel en fonction de données supplémentaires : âge du patient, amétropie et kératométrie de départ, accommodation résiduelle, centrage sur l’axe visuel [14, 15, 19].
) constante après variation du facteur Q. Enfin, certains chirurgiens ont adapté le logiciel en fonction de données supplémentaires : âge du patient, amétropie et kératométrie de départ, accommodation résiduelle, centrage sur l’axe visuel [14, 15, 19].
Le Laser Blended Vision, proposé par le laser MEL 80® (Zeiss Meditec) depuis 2009, utilise un profil asphérique non linéaire qui permet de diminuer au minimum la surcorrection de l’œil dominé en augmentant la profondeur de champ de chaque œil. Artola a démontré que la profondeur de champ de la cornée peut être augmentée d’1,5 D sans effet secondaire et ce quelle que soit la réfraction de départ [3]. Mais cette augmentation seule de la profondeur de champ ne permettrait pas une bonne acuité visuelle de près. Ce logiciel ajoute une micromonovision avec une légère myopisation de l’œil dominé. Ainsi, l’œil dominant est corrigé en vision de loin et en vision intermédiaire par l’augmentation induite de la profondeur de champ par l’asphérisation non linéaire de la cornée, et l’œil dominé est corrigé en vision intermédiaire et en vision de près grâce à l’action combinée de l’augmentation induite de la profondeur de champ, de la myopisation programmée et du myosis lié à l’accommodation-convergence.
Comme il est dit dans le chapitre 24 consacré à la qualité de vie, la monovision corrige efficacement la vision de loin, la vision intermédiaire et/ou la vision de près. Les résultats visuels des études de monovision sont relativement homogènes depuis son utilisation en chirurgie réfractive photoablative. Une des premières publications, rapportée par Ezra Maguen [23], concerne un pilote de l’air opéré de sa myopie faible par photokératectomie réfractive avec une sous-correction volontaire de son œil dominé d’1 D du fait d’une intolérance à ses lentilles de contact. En postopératoire, son acuité visuelle est de 10/10 Jaeger 1 en binoculaire, le patient ne ressent aucune gêne pour le pilotage et ne signale aucun effet délétère de la chirurgie sur sa vision.
Kenneth Wright confirme la bonne tolérance de la monovision sur un groupe de vingt et un patients myopes opérés en photokératectomie réfractive avec une sous-correction volontaire de l’œil dominé de 1,25 D [33] : 95 % des patients ont une acuité visuelle de loin supérieure ou égale à 20/25 et tous ont une acuité visuelle suffisante pour la lecture avec un maintien de leur fusion binoculaire. Le compromis sur l’acuité visuelle stéréoscopique est relativement faible, avec une moyenne à 218 secondes d’arc de loin (compris entre 40 et 800) et 160 secondes d’arc de près (compris entre 40 et 800), l’acuité visuelle stéréoscopique du groupe contrôle sans monovision est en moyenne à 120 secondes d’arc de loin (compris entre 20 et 400) ; 86 % des patients sont satisfaits par leur intervention.
En revanche, l’acuité visuelle stéréoscopique et la fusion sont détériorées de manière plus marquée dans une autre étude rapportée par Sherry Fawcett portant sur trente-deux patients opérés par photokératectomie réfractive ou LASIK, surtout pour les anisométropies induites supérieures ou égales à 1,5 D, avec une acuité visuelle stéréoscopique moyenne à 150 secondes d’arc contre 40 pour le groupe contrôle [12].
L’efficacité et la bonne tolérance de la monovision en chirurgie réfractive au laser sont cependant confirmées par plusieurs études. D. Miranda, en 2004 [25], rapporte un taux de satisfaction moyen de 92,5 % sur trois cent soixante-quatorze patients, avec une tolérance d’autant plus grande que les patients sont plus âgés. Erich Braun, en 2008 [6], confirme que les résultats obtenus sont similaires chez le myope et l’hypermétrope sur une série de deux cent quatre-vingt-quatre patients opérés avec le laser LadarVision 4 000 (Alcon), sans avoir encore utilisé les logiciels spécifiques pour la presbytie et, en 2010, Monserrat Garcia-Gonzales [13] valide encore la technique chez le myope avec le laser 217 (Technolas, Baush & Lomb) et réaffirme le faible impact de la monovision sur la vision stéréoscopique et la sensibilité aux contrastes, ce que confirme également l’équipe de Barisic (2010) [5].
Dan Reinstein rapporte des résultats d’une étude portant sur cent vingt-neuf patients hypermétropes presbytes opérés de LASIK avec une monovision visant l’emmétropie sur l’œil dominant et une réfraction moyenne de l’œil dominé comprise entre – 1 D et 1,5 D avec la plateforme MEL 80® (Zeiss Meditec) [29] : 95 % des patients ont une acuité binoculaire de loin de 10/10 et 81 % lisent Parinaud 2 avec une sensibilité aux contrastes améliorée.
L’utilisation des logiciels spécifiques a encore fait progresser les résultats visuels, la qualité de vision et la tolérance [26, 30]. Sur une série de cent cinquante-cinq patients myopes, astigmates et presbytes opérés en profils linéaires non asphériques [30], 90 % des patients ont une acuité visuelle de loin à 10/10 après le premier traitement et 98,5 % après une éventuelle réintervention pour ajuster la correction.
La micromonovision améliore profondeur de champ et qualité de vision grâce à trois éléments :
– l’acuité visuelle sans correction de loin de l’œil dominé est supérieure à celle attendue : la réfraction moyenne de – 1,30 D permet une acuité visuelle sans correction de loin à 10/10 dans 20 % des cas avec une moyenne à 5/10, donc deux lignes au-dessus de celle obtenue dans un groupe contrôle. On sait effectivement qu’un défocus myopique de 0,25 induit une perte d’acuité visuelle sans correction de loin d’une ligne logMAR, le défocus de – 1,3 D obtenu devrait donc donner une acuité visuelle sans correction moyenne inférieure à 3/10 (2,85/10) ;
– contrairement à la monovision obtenue en lentille de contact, qui induit une soustraction neuronale [9, 10], la vision binoculaire après LASIK avec micromonovision est optimisée malgré la myopisation de l’œil dominé du fait de la sommation neuronale ;
– l’acuité visuelle sans correction de près est également supérieure à celle attendue, puisque ces patients âgés de cinquante-cinq à soixante-trois ans lisent Jaeger 2 dans 96 % des cas et tous lisent les journaux (Jaeger 5), alors qu’un patient âgé de cinquante-cinq ans a besoin d’une correction supérieure à 1,3 D pour lire. Ces résultats sont concordants avec ceux constatés dans d’autres séries publiées de patients opérés par LASIK avec monovision (94 % à 100 % des patients lisent Jaeger 2) [6, 16, 28, 33] mais avec un degré moindre d’anisométropie induite grâce à une photoablation asphérique.
L’amélioration des résultats obtenus s’explique par l’accroissement des aberrations sphériques induites par ces logiciels spécifiques, surtout lorsque la taille de la pupille diminue [26]. L’influence des aberrations sphériques sur la vision de près a bien été démontrée chez le pseudophaque grâce aux études menées chez les patients implantés avec des lentilles asphériques, qui confirment que l’absence d’aberrations sphériques qu’elles soient positives ou négatives améliorent de manière significative la qualité de vision mais diminuent la tolérance au défocus par rapport aux lentilles sphériques [27]. Après chirurgie réfractive, Artola démontre dès 2005 que les aberrations sphériques positives après photokératectomies réfractives myopiques réduisent la qualité de vision mais améliorent l’acuité visuelle de près par la pseudo-multifocalité induite par la forme de la photoablation et retardent la prescription de verres correcteurs de près [3]. Les traitements en profils de photoablation asphériques spécifiques induisent un taux d’aberrations sphériques moyen de 0,20 µm, qui est un compromis entre, d’une part, l’augmentation de la profondeur de champ et, d’autre part, le maintien d’une bonne sensibilité aux contrastes et d’une bonne qualité de vision. Ces logiciels permettent une très bonne vision de près avec une faible anisométropie induite : la tolérance est donc meilleure.
Le succès de la monovision obtenue par LASIK myopique peut également être apprécié par le taux de retouche pour annulation de la monovision (correction complémentaire de l’œil non dominant pour la vision de loin). Dans une étude portant sur quatre-vingt-deux cas, ayant un taux de satisfaction de 97,6 %, le taux de retouche de l’œil non dominant était de 7 % et celui de l’œil dominant de 21 %, soulignant l’importance de l’obtention de l’emmétropie pour le succès de la monovision [28]. La revue bibliographique retrouve un taux de retraitement compris entre 13 % et 35 % [6, 17, 18, 28].
Dans une autre série beaucoup plus large (24 463 cas de LASIK opérés de 2002 à 2008, tous âges confondus), la monovision avait été réalisée dans 1,55 % des cas soit trois cent quatre-vingts cas, parmi lesquels seuls seize patients (4,21 %) ont demandé une correction chirurgicale de la monovision pour rétablir l’égalité réfractive entre les deux yeux [32].
La revue de la littérature permet donc de consigner un taux de succès moyen de la monovision après chirurgie réfractive au laser de 88 % [7]. L’approche de la monovision est facile à mettre en œuvre, prédictible, stable et sûre : les baisses de la meilleure acuité visuelle corrigées sont exceptionnelles. La qualité de vision est satisfaisante quelle que soit la lumière environnante. La technique est moins sensible aux décentrements que les autres chirurgies cornéennes de la presbytie, évite les effets visuels indésirables persistants (halos, éblouissement, diplopie) et n’altère pas la sensibilité aux contrastes. Un autre avantage reste la réversibilité possible en cas d’intolérance à l’anisométropie induite : celle-ci peut être réduite ou annulée. La qualité de vie est également un paramètre important à prendre en considération. Une étude menée par McDonnell sur la qualité de vie de trente-huit patients de plus de quarante-cinq ans équipés en lentilles ou opérés en monovision rapporte une amélioration de la qualité de vie sur trois points [24] : la moindre dépendance à une correction, une amélioration de l’apparence, l’espérance de conserver une bonne vision, en comparaison avec les scores d’un groupe témoin corrigé sans monovision.
Comparée aux autres techniques de correction de la presbytie, la monovision reste aussi une solution performante. Il a été vu précédemment que l’étude de l’aptitude à la lecture semble meilleure en monovision qu’avec les lentilles multifocales tant pour l’acuité de près (0,05 ± 0,12 contre 0,19 ± 0,11 logMAR) qu’en taille critique de fonte d’impression.
Mohammad Ayoubi, en 2010 [4], a comparé les résultats de la monovision en LASIK avec ceux de la thermokératoplastie conductive chez des patients emmétropes presbytes opérés de leur œil dominé avec une correction visée de – 1,5 D. Les patients ayant été opérés en LASIK rapportent un taux de satisfaction de 65 % contre 34,4 % pour la kératoplastie conductive. La correction obtenue est celle visée en LASIK, alors qu’elle est de – 0,97 D en thermokératoplastie conductive. Il existe de plus une régression non constatée en LASIK.
Une étude de Zhang en 2011 [34], comparant les résultats réfractifs entre des patients pseudophaques corrigés en implant bifocal diffractif ou en monovision avec le même implant en version monofocale avec une bascule de 2 D en moyenne, retrouve des résultats visuels équivalents.
Une étude de Catherine Albou-Ganem [2], analysant la pseudo-accommodation résiduelle et le parcours accommodatif comparés de la micromonovision obtenue par le WaveLight® Allegretto Wave® avec d’autres techniques de correction de la presbytie (IntraCOR®, implant bifocal AT-LISA® M et Trifocal FineVision®) confirme la précision des résultats réfractifs de toutes les techniques, la bonne tolérance de la monovision et la très bonne profondeur de champ obtenue avec la micromonovision en LASIK, puisqu’à 60 cm et 80 cm, l’acuité visuelle moyenne est autour de 5/10 avec l’AT-LISA®, elle est de 8/10 avec le FineVision® et atteint 9/10 en IntraCOR et LASIK.
Des études sont en cours pour comparer ces logiciels aux logiciels multifocaux, en particulier le SUPRACOR® mis au point par la société Technolas Perfect Vision.

[1] Albou-Ganem C. Presbylasik avec le laser WaveLight Allegretto. Réalités Ophtalmologiques, 2011 ; 186.
[2] Albou-Ganem C., Amar R. Pseudo-accommodation résiduelle après chirurgie de la presbytie après IntraCOR, LASIK, AT LISA M, FineVision. Communication orale, SAFIR, 2011.
[3] Artola A., Patel S., Schimchak P. et al. Evidence for delayed presbyopia after photorefractive keratectomy for myopia. Ophthalmology, 2006 ; 113 : 735-41.
[4] Ayoubi M.G., Leccisotti A., Goodall E.A. et al. Femtosecond laser in situ keratomileusis versus conductive keratoplasty to obtain monovision in patients with emmetropic presbyopia. J Cataract Refract Surg, 2010 ; 36 : 997-1002.
[5] Barisić A., Gabrić N., Dekaris I. et al. Comparison of different presbyopia treatments: refractive lens exchange with multifocal intraocular lens implantation versus LASIK monovision. Coll Antropol. 2010 ; 34 Suppl 2 : 95-8.
[6] Braun E.H., Lee J., Steinert R.F. Monovision in LASIK. Ophthalmology, 2008 ; 115 : 1196-202.
[7] Cox C.A., Krueger R.R. Monovision with laser vision correction. Ophthalmol Clin North Am, 2006 ; 19 : 71-5.
[8] Evans B.J. Monovision, a review. Ophthalmic Physiol Opt, 2007 ; 27 : 417-39.
[9] Erickson P. Potential ranges of clear vision in monovision. J Am Optom Assoc, 1988 ; 59 : 203-5.
[10] Farid M., Steinert R.F. Patient selection for monovision laser refractive surgery. Curr Opin Ophthalmol, 2009 ; 20 : 251-4.
[11] Fawcett S.L., Herman W.K., Alfieri C.D. et al. Stereoacuity and foveal fusion in adults with long-standing surgical monovision. J AAPOS, 2001 ; 5 : 342-7.
[12] Fonda G. Presbyopia corrected with single vision spectacles or corneal lenses in preference to bifocal corneal lenses. Trans Ophthalmol Soc Aust, 1966 ; 25 : 78-80.
[13] Garcia-Gonzalez M., Teus M.A., Hernandez-Verdejo J.L. Visual outcomes of LASIK-induced monovision in myopic patients with presbyopia. Am J Ophthalmol, 2010 ; 150 : 381-6.
[14] Gauthier-Fourné L. Presby-Topolink. WaveLight user’s meeting, Sept. 2010.
[15] Ghenassia C. Presbytie et accommodation résiduelle. WaveLight user’s meeting, Sept. 2010.
[16] Goldberg D.B. Laser in situ keratomileusis monovision. J Cataract Refract Surg, 2001 ; 27 : 1449-55.
[17] Goldberg D.B. Comparison of myopes and hyperopes after laser in situ keratomileusis monovision. J Cataract Refract Surg, 2003 ; 29 : 1695-1701.
[18] Goldberg D.B. Succeeding with monovision LASIK. CRST, 2003 ; 3 : 43-4.
[19] Hehn F. Presbylasik chez le myope. Des Chirurgies Réfractives. Réalités Ophtalmologiques, numéro spécial, Clinique de la Vision, 2010 : 31-36.
[20] Hom M.M. Monovision and LASIK. J Am Optom Assoc, 1999 ; 70 : 117-22.
[21] Jain S., Arora I., Azar D.T. Success of monovision in presbyopes: review of the literature and potential applications to refractive surgery. Surv Ophthamol, 1996 ; 40 : 491-9.
[22] Jain S., Ou R., Azar D.T. Monovision outcomes in presbyopic individuals after refractive surgery. Ophthalmology, 2001 ; 108 : 1430-3.
[23] Maguen E., Nesburn A., Salz J. Bilateral photorefractive keratectomy with intentional unilateral undercorrection in an aircraft pilot. J Cataract Refract Surg, 1997 ; 23 : 294-6.
[24] McDonnell P.J., Lee P., Spritzer K. et al. Associations of presbyopia with vision-targeted health-related quality of life. Arch Ophthalmol, 2003 ; 121 : 1577-81.
[25] Miranda D., Krueger R.R. Monovision laser in situ keratomileusis for pre-presbyopic and presbyopic patients. J Refract Surg, 2004 ; 20 : 325-8.
[26] Mrochen M. Hyperprolate corneas for pseudo-presbyopia correction. CRST Europe, Jan. 2009 : 28-29.
[27] Nanavaty M.A., Spalton D.J., Boyce J. et al. Wavefront aberrations, depth of focus, and contrast sensitivity with aspheric and spherical intraocular lenses: fellow-eye study. J Cataract Refract Surg, 2009 ; 35 : 663-71.
[28] Reilly C.D., Lee W.B., Alvarenga L. et al. Surgical monovision and monovision reversal in LASIK. Cornea, 2006 ; 25 : 136-8.
[29] Reinstein D.Z., Couch D.G., Archer T.J. LASIK for hyperopic astigmatism and presbyopia using micromonovision with the Carl Zeiss Meditec MEL80 platform. J Refract Surg, 2009 ; 25 : 37-58.
[30] Reinstein D.Z., Archer T.J., Gobbe M. LASIK for myopic astigmatism and presbyopia using non-linear aspheric micro-monovision with the Carl Zeiss Meditec MEL 80 platform. J Refract Surg, 2011 ; 27 : 23-7.
[31] Saragoussi J.-J. Chirurgie de la presbytie : principes et orientation des indications. J Fr Ophtalmol, 2007 ; 30 : 552-8.
[32] Shah C.R., Purba M.K., Dardzhikova A. et al. Experience with patient satisfaction with monovision targeted in PRK and LASIK. ASCRS, San Francisco, 2009.
[33] Wright K.W., Guemes E., Kapadia M.S., Wilson S.E. Binocular function and patient satisfaction after monovision induced by myopic photorefractive keratectomy. J Cataract Refract Surg, 1999 ; 25 : 177-82.
[34] Zhang F., Sugar A., Jacobsen G., Collins M. Visual function and patient satisfaction: Comparison between bilateral diffractive multifocal intraocular lenses and monovision pseudophakia. J Cataract Refract Surg, 2011 ; 37 : 446-53.
D. Pietrini
L’approche cornéenne au laser à excimères de la compensation de la presbytie est un des traitements les plus séduisants. Comparée aux autres techniques existantes, ses atouts sont nombreux : traitement peu invasif, chirurgie cornéenne validée par les ophtalmologistes, acceptée par les patients, précise dans ses résultats, sûre dans sa réalisation et à long terme, standardisée, ajustable — atout particulièrement important dans la recherche du compromis visuel idéal chez le patient presbyte.
Il est habituel d’appeler « presbyLASIK » une chirurgie LASIK comportant une ablation cornéenne multifocale (c’est-à-dire comportant deux foyers ou plus) spécifique, uni- ou bilatérale, destinée à augmenter la profondeur de champ du système optique par l’induction d’une multifocalité ou d’aberrations optiques déterminées par un profil ablatif spécifique. De nombreuses plateformes laser proposent aujourd’hui un profil d’ablation multifocal pour compenser la presbytie. Si leurs objectifs sont souvent voisins, les profils diffèrent selon les fabricants — les différentes compagnies tentées depuis longtemps par l’aventure de la presbytie ont hésité à proposer une chirurgie de compromis visuel dans laquelle la perte de qualité de vision des traitements empiriques initiaux était quasi constante, peu maîtrisable et peu réversible [2]. La forte demande des patients et la meilleure maîtrise des aberrations induites permettent aujourd’hui aux différentes compagnies de proposer un profil spécifique à la presbytie commercialement disponible sur la quasi-totalité des plateformes existantes.
La constatation de l’effet bénéfique sur la presbytie de chirurgies réfractives aussi variées que la kératotomie radiaire, la photokératectomie réfractive myopique ou le LASIK hypermétropique génératrices d’aberrations optiques capables de créer un certain degré de multifocalité, a orienté les pionniers de ces chirurgies [4]. Empirique à ses débuts, la recherche puis la compréhension et la maîtrise de la technique du presbyLASIK ont bénéficié des techniques d’investigations cornéennes modernes, comme la topographie Placido et d’élévation, mais surtout de l’analyse aberrométrique, plus particulièrement de la compréhension, de l’analyse et du rôle de certaines aberrations sur la vision de près, notamment l’aberration sphérique et la coma, reflets privilégiés de la pseudo-accommodation et de la qualité de vision (cf. infra, « III – Profils asphériques »). L’optique adaptative développée ces dernières années et qui permet d’analyser en temps réel l’effet de la modification des aberrations sur le front d’onde d’un système optique va encore améliorer et affiner notre connaissance de la multifocalité.
Le presbyLASIK consiste à induire une pseudo-accommodation par multifocalité cornéenne, elle-même génératrice d’aberrations ayant un effet bénéfique sur la profondeur de champ. Mais le presbyLASIK ne peut se résumer à la création de cette zone optique, le plus souvent insuffisante à fournir à elle seule une bonne vision de près du fait d’une pseudo-accommodation elle-même insuffisante, limitée qu’elle est par les effets secondaires d’un excès d’aberrations induites nuisible à la qualité de vision.
Le presbyLASIK repose sur le trépied :
– cornée multifocale ;
– accommodation résiduelle ;
– jeu pupillaire.
Ces trois éléments sont synergiques et leur association permet d’obtenir habituellement suffisamment de pseudo-accommodation pour obtenir l’indépendance vis-à-vis des lunettes. Tous ces éléments doivent donc être pris en considération dans l’indication chirurgicale et l’évaluation des résultats.
Les notions d’optiques à la base de la multifocalité sont plus spécifiquement abordées dans la section « III – Profils asphériques » ci-après et aux chapitres 7 et 8. Rappelons que la cornée est une surface asphérique dont le rayon de courbure varie du centre vers la périphérie. La cornée normale est le plus souvent prolate, c’est-à-dire que son rayon de courbure diminue du centre vers la périphérie. Dans le cas inverse, la cornée est dite oblate. En ophtalmologie, l’asphéricité cornéenne est exprimée par la variable Q. Pour une cornée prolate, la valeur moyenne est de – 0,2 environ. Cette asphéricité cornéenne et ses modifications vont générer des effets optiques à titre d’aberration sphérique due à la différence de focalisation des rayons lumineux centraux et périphériques, du fait de la variation du rayon de courbure sur la surface cornéenne. L’aberration sphérique se manifeste cliniquement par une perte de netteté (fin voile flou diffus). L’aberration sphérique est dite positive si les rayons issus de la périphérie convergent en avant des rayons centraux, et inversement. Cette aberration du front d’onde (aberration de quatrième ordre) est dénommée 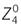 et est quantifiable en micromètres (RMS, Root Mean Square). L’aberration sphérique (notion optique) moyenne d’une cornée normale est de + 0,27 µm ; elle évolue de règle en signe inversé par rapport à l’asphéricité (notion géométrique), à laquelle elle est corrélée.
et est quantifiable en micromètres (RMS, Root Mean Square). L’aberration sphérique (notion optique) moyenne d’une cornée normale est de + 0,27 µm ; elle évolue de règle en signe inversé par rapport à l’asphéricité (notion géométrique), à laquelle elle est corrélée.
Les modèles d’optique adaptative ont montré la relation linéaire existant entre l’augmentation de l’aberration sphérique et la profondeur de champ, pour des valeurs de coefficient de Zernike 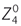 allant jusqu’à 0,6 µm. De même, par l’analyse aberrométrique dynamique d’un œil normal, on retrouve une augmentation de l’aberration sphérique au cours de l’accommodation [17]. Dans ce cas, les modifications d’aberration sphérique sont en rapport avec les modifications cristalliniennes.
allant jusqu’à 0,6 µm. De même, par l’analyse aberrométrique dynamique d’un œil normal, on retrouve une augmentation de l’aberration sphérique au cours de l’accommodation [17]. Dans ce cas, les modifications d’aberration sphérique sont en rapport avec les modifications cristalliniennes.
L’approche scientifique du presbyLASIK a consisté essentiellement à induire de l’aberration sphérique négative par le biais d’un remodelage cornéen spécifique intégré à la correction visuelle ou réalisé de façon séquentielle.
Le terme de multifocalité regroupe des entités extrêmement variables et est réducteur dans le cas de la chirurgie cornéenne, tant les variables de cette multifocalité sont nombreuses, les profils multifocaux ayant évolué de l’addition d’îlots de myopisation (centrés puis décentrés) vers des profils asphériques ou hyperasphériques. L’analyse des aberrations et leur quantification permettent de mieux décrire la modulation d’un front d’onde consécutif aux modifications de la géométrie ou de la puissance cornéenne. La modulation de l’aberration sphérique est la voie la plus explorée, la plus couramment utilisée et commercialisée sur les principales plateformes laser existantes. L’asphéricité de la cornée est le paramètre de choix pour induire de la profondeur de champ. En faisant varier l’asphéricité négative de – 0,2 vers une valeur de facteur Q proche de – 1, c’est-à-dire en rendant la cornée « hyperprolate », on induit de l’aberration sphérique négative et une pseudo-accommodation proportionnelle. On peut inclure dans ce cadre la plupart des traitements qu’on pourrait désormais qualifier de « réfractifs » destinés, par exemple, à induire une myopie centrale sur une zone optique déterminée mais qui induisent en fait également une pseudo-accommodation par induction d’aberration sphérique négative [7, 17].
Il s’agit de manipulations plus complexes, touchant la coma en particulier (horizontale ou verticale), qui entraînent des modifications d’asphéricité localisées compatibles avec une amélioration de la profondeur de champ. La coma, liée le plus souvent à un défaut d’alignement des surfaces sur l’axe visuel (décentrement en chirurgie réfractive), est due à la réflexion de rayons non parallèles. Elle a un propre effet bénéfique sur la pseudo-accommodation [12] mais est habituellement gênante sur le plan visuel (diplopie monoculaire).
Ce type de traitements n’est pas proposé à l’heure actuelle sur des plateformes laser mais résulte le plus souvent d’utilisation empirique par certains opérateurs de zones optiques de tailles inhabituelles et plus ou moins décentrées ; ils peuvent difficilement faire l’objet d’une version commerciale [3, 5].
Le myosis accommodatif, même s’il est inconstant et s’il varie avec l’âge, est un élément déterminant du fonctionnement du presbyLASIK, en particulier pour les traitements à vision de près centrale [9]. Le myosis favorise la vision de près centrale par augmentation de la profondeur de champ lors du réflexe d’accommodation-convergence-myosis et explique la nécessité d’un bon éclairage pour la vision de près. La mesure du diamètre pupillaire photopique et mésopique doit faire partie du bilan initial et est un élément capital de l’indication chirurgicale. Outre la mesure du diamètre pupillaire, l’analyse et la correction des variations de forme (« shift pupillaire ») entre une pupille mésopique dilatée et photopique serrée lors des traitements avec certains lasers est une avancée non négligeable dans la qualité des traitements, en particulier pour les patients hypermétropes chez qui l’angle kappa — défini comme l’angulation entre centre pupillaire et axe visuel — est souvent important. Là encore, la mesure préopératoire de cet angle kappa peut être un élément de l’indication opératoire. La mesure de l’angle kappa peut faire éliminer certains traitements dont un centrage en dehors de l’axe visuel pourrait entraîner des effets à type de coma induite, en particulier les traitements à petite zone centrale. Soulignons la difficulté du centrage des traitements sur un axe visuel qui diffère en vision de loin et en vision de près.
Une des grandes particularités des techniques de presbyLASIK comparées aux chirurgies endoculaires est la conservation quasi constante d’une quantité variable d’accommodation résiduelle, y compris chez les patients après soixante ans [18]. Cette accommodation résiduelle est toujours mise à profit dans le fonctionnement du système optique multifocalité-myosis-accommodation. Elle explique les meilleurs résultats des traitements chez les patients les plus jeunes et la perte d’effet attendue avec le temps et dont il faut prévenir les patients. Enfin, l’accommodation à elle seule génère un supplément d’aberration sphérique bénéfique sur la profondeur de champ [10]. La mesure ou l’évaluation de cette accommodation résiduelle est capitale dans le bilan préopératoire et est élément de l’indication opératoire.
La classification des profils de presbyLASIK s’est faite historiquement en fonction de la localisation sur la surface cornéenne des différents types d’ablation ou des plages de vision fournies par leur localisation sur la cornée (vision de près centrale, presbyLASIK décentré, etc.).
Une classification plus récente des aberrations manipulées illustre peut être mieux le mode de fonctionnement, soulignant d’emblée leurs avantages et inconvénients respectifs (fig. 5-1).
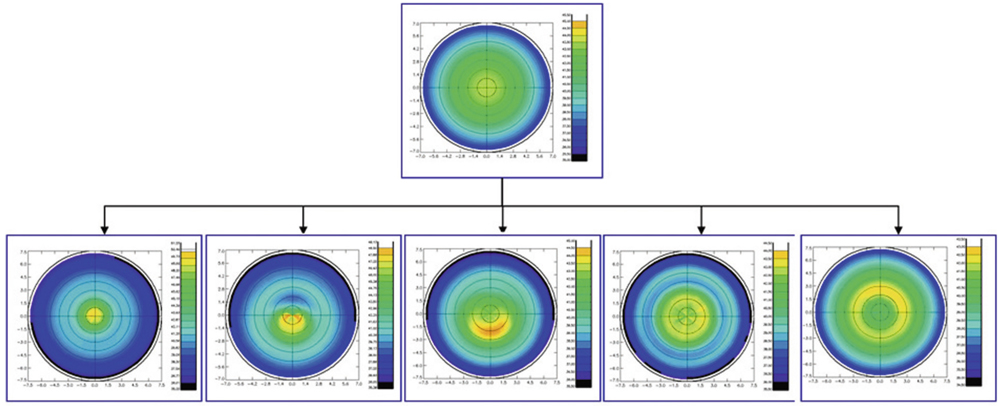
Fig. 5-1 Différents profils de presbyLASIK.
(Avec l’aimable autorisation de Technolas Perfect Vision.)
Il s’agit de profils multifocaux dont l’ablation ou les ablations successives sont centrées. C’est ce type de profil qui est le plus répandu, commercialement exploitable compte tenu d’une bonne reproductibilité et d’une plus grande facilité de retraitement si nécessaire. Il en existe deux grands types : les presbyLASIK centrés à vision de près centrale et les presbyLASIK centrés à vision de près périphérique.
Ce sont les plus répandus, les plus utilisés et les plus étudiés. Leur prépondérance vient de leur capacité à cumuler deux facteurs d’accroissement de la profondeur de champ :
– le myosis lié à l’accommodation ou à l’éclairage photopique, qui focalise les rayons lumineux sur la zone de vision de près ;
– l’induction d’aberration sphérique négative aisée par l’ajout d’une zone d’addition centrale ou tout autre remodelage cornéen générateur d’aberration sphérique négative.
Ce principe est utilisé et commercialisé par les compagnies Schwind, Technolas, Zeiss, VISX, Alcon.
Ils correspondent le plus souvent à une superposition de traitements centrés et une combinaison de traitement myopique et hypermétropique. Citons ainsi l’exemple du traitement PAC développé sur la plateforme Nidek [20, 21]. Le principe général de fonctionnement reste l’induction d’aberration sphérique négative voire de coma pour créer de la pseudo-accommodation. En dehors de la compagnie Nidek, aucune société ne commercialise ce type de traitement pour la compensation de la presbytie, mais elle a été décrite par différents auteurs sur des plateformes autres : Technolas ou VISX [6, 14].
Il s’agit de profils destinés à induire une asphéricité localisée à une partie de la cornée. Compte tenu du décentrement, le traitement induit aussi de la coma, source d’augmentation de la profondeur de champ et d’une meilleure réponse accommodative [7] mais aussi, parfois, de diminution de la qualité de vision difficilement contrôlable. Ces profils ont été utilisés au tout début par certains auteurs [3, 5, 22], mais il s’agit le plus souvent d’un « détournement » de traitements conventionnels appliqués le plus souvent en inférieur ou en inféronasal du centre visuel. Très peu de publications rapportent ces résultats. Ces traitements sont désormais de moins en moins pratiqués et aucun d’entre eux n’est proposé commercialement par un fabricant de lasers.
Les différentes plateformes et leurs algorithmes spécifiques pour le traitement de la presbytie sont présentés en suivant l’ordre alphabétique des compagnies distribuant ces lasers : Alcon, Meditec Zeiss, Nidek, Schwind, Technolas Perfect Vision.
Le laser Allegretto (fig. 5-2) illustre le type de traitement dénommé « hyperasphérique » pour la correction de la presbytie (développé à la section III suivante). L’algorithme WFO (Wave Front Optimised) du laser Allegretto a été développé pour minimiser l’aberration sphérique induite par la variation de l’action du laser en périphérie de l’ablation. Cette modulation de l’asphéricité a conduit la compagnie à travailler sur la modulation du facteur Q cornéen : la particularité de cette plateforme comparée aux autres est d’offrir au chirurgien la possibilité d’afficher dans la programmation du laser un facteur Q cible. Ce profil ablatif modifie l’asphéricité cornéenne sans induire de multifocalité à proprement parler et permet de compenser la presbytie avec un facteur Q postopératoire cible déterminé par le chirurgien et compris, selon les auteurs, entre – 0,6 et – 1,00. Au-delà de cette valeur, la quantité d’aberration sphérique risque d’être difficilement compatible avec une bonne qualité de vision. Le nomogramme de programmation nécessite de compenser le shift myopique habituellement induit. La figure 5-3 illustre le profil ablatif réalisé par le laser en traitement standard pour une hypermétropie de + 4,00 D avec un facteur Q cible programmé pour Q = 0, alors que la figure 5-4 représente le traitement d’une hypermétropie de + 1,75 D avec un facteur cible de Q = – 1,00. Dans ce dernier cas, le profil ablatif « hyperasphérique » génère plus d’aberration sphérique. Comme pour tous les traitements de la presbytie, la modification du facteur Q peut se faire de façon uni- ou bilatérale et de façon symétrique ou non. Ce traitement est le plus souvent utilisé unilatéralement — traitement optimisé standard sur l’œil préféré en vision de loin et modification du facteur Q sur l’œil préféré en vision de près — associé à un certain degré de monovision appelée « monovision avancée », c’est-à-dire l’association d’un traitement standard sur l’œil préféré en vision de loin et un traitement avec modification de l’asphéricité sur l’œil préféré en vision de près.
Alarcon rapporte le résultat du traitement de cinquante yeux de vingt-cinq patients d’âge moyen 49,6 ans traités avec le laser Allegretto Wave® Eye-Q 400 Hz et un protocole original associant modification du facteur Q et monovision [1]. L’œil dominant est traité en visant l’emmétropie et une asphéricité cible de – 0,8 ; l’œil préféré en vision de près est traité en visant une myopie de – 1,25 D et une asphéricité cible de – 1,00. En postopératoire, plus de 90 % des patients ont une acuité visuelle binoculaire sans correction de 0,00 logMAR de loin et de près, ce qui correspond à 1.0 et Parinaud 2. En revanche, une diminution significative de la sensibilité aux contrastes et une dégradation de la stéréoacuité sont rapportées chez tous les patients.
Fig. 5-2 Laser WaveLight® Allegretto Wave® Eye-Q.
(Avec l’aimable autorisation d’Alcon.)
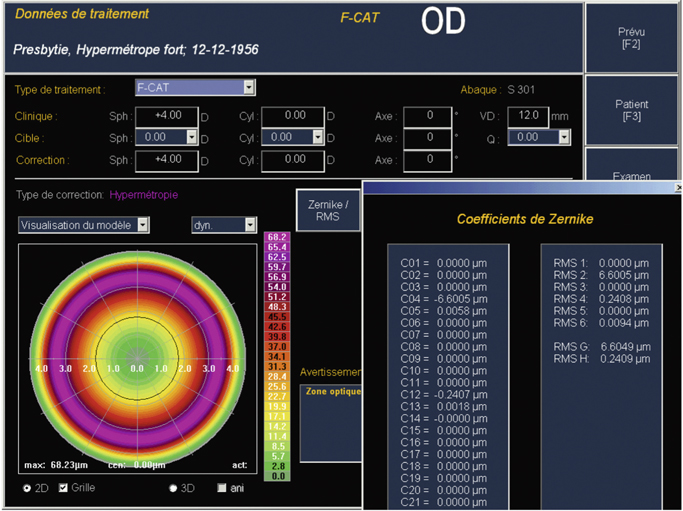
Fig. 5-3 Profil ablatif de traitement d’une hypermétropie avec Q = 0.
(Avec l’aimable autorisation d’Alcon.)
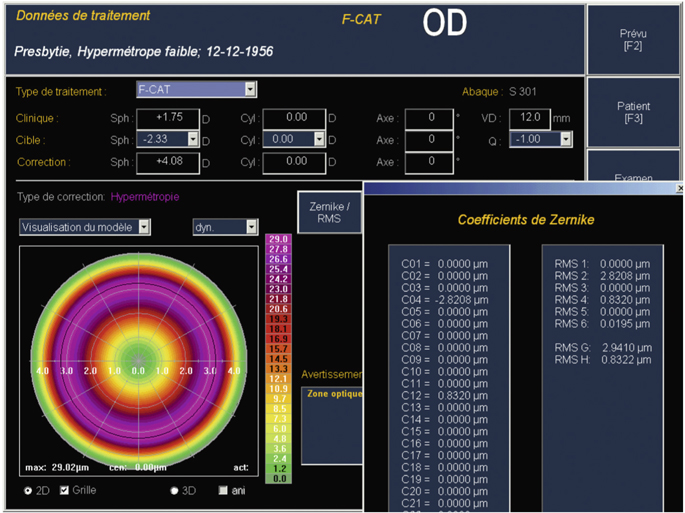
Fig. 5-4 Profil de traitement d’une hypermétropie avec Q = – 1.
(Avec l’aimable autorisation d’Alcon.)
Il s’agit d’une technique de presbyLASIK centré dont la particularité est de fournir une vision de loin centrale et une vision de près périphérique. L’algorithme, développé en France par A. Telandro [20], est dénommé PAC pour « Pseudo-Accommodative Cornea ». Il s’agit d’une combinaison de traitements hypermétropique et myopique. Une première ablation hypermétropique réalisée sur une très large zone optique augmente la prolaticité et l’asphéricité cornéenne au sein de la zone optique, d’où induction d’aberration sphérique négative et augmentation de la profondeur de champ. Compte tenu des changements réfractifs induits par cette ablation (myopisation), un traitement démyopisant est indispensable. Ce traitement est réalisé sur une (ou plusieurs) zone(s) optique(s) de petite taille, de façon à obtenir l’emmétropie au centre de la cornée pour la vision de loin et à conserver la cornée périphérique pour la vision intermédiaire et la vision de près. La figure 5-5 illustre le profil cornéen final obtenu après cette combinaison de traitements. Les résultats publiés par Uy [21] concernent cent quatre-vingt-quinze myopes et cent dix-neuf hypermétropes traités. L’équivalent sphérique postopératoire était de – 0,4 D dans le groupe des myopes et + 0,15 D dans le groupe hypermétrope ; 83 % des myopes et 87 % des hypermétropes lisaient 20/30 (6/10) et Jaeger 3 (Parinaud 4). Le coefficient d’asphéricité (Q) passait de – 0,2 à – 0,07 chez les patients myopes et de – 0,28 à – 0,74 chez les patients hypermétropes. L’auteur retrouve une induction de 0,3 µm d’aberration sphérique chez les myopes et moindre, de 0,016 µm, chez les hypermétropes. Notons toutefois que l’âge moyen des myopes est de quarante-six ans, celui des hypermétropes de cinquante-six ans. À long terme, seulement 65 % des patients accèdent à 0.8 et Jaeger 2 (Parinaud 3). L’auteur conclut que le traitement sert à diminuer la dépendance vis-à-vis des lunettes sans la supprimer. Compte tenu de l’âge des patients myopes et de l’équivalent sphérique postopératoire, le résultat en vision de près est probablement légèrement insuffisant.
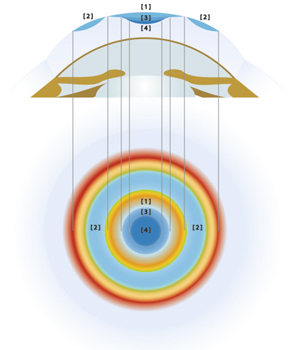
Fig. 5-5 Profil cornéen après traitement PAC.
(Document de A. Hagège.)
La compagnie Technolas Perfect Vision travaille sur la compensation de la presbytie par profil multifocal centré à vision de près centrale. Les premiers travaux consistaient à ajouter au traitement de la vision de loin une zone myopique d’addition centrale de puissance variable sur une petite zone optique. Les travaux publiés par J.J. Alió et J.-J. Chaubard [2], promoteurs de la technique en France, ont retrouvé dans une étude pilote de cinquante yeux de vignt-cinq patients hypermétropes 72 % de patients ayant une acuité visuelle de loin sans correction supérieure à 1,0 et 65 % de patients avec une acuité visuelle de près supérieure à 0,5. Ces résultats publiés en 2006 retrouvaient 28 % de perte de deux lignes de meilleure acuité visuelle, en rapport avec une augmentation des aberrations centrales induites, en particulier la coma, probablement liée aux difficultés de centrage du traitement de très petite taille sur l’axe visuel de l’hypermétrope et des effets optiques liés à la superposition des ablations séquentielles. Secondairement, la société a évolué vers une multifocalité asymétrique délivrée en un temps unique. L’œil préféré en vision de près recevait une multifocalité plus importante. Ce traitement, baptisé PresbyOne®, n’a pas été mis sur le marché et la société, compte tenu de son expérience, a préféré commercialiser le logiciel SUPRACOR® fondé sur une multifocalité symétrique sans aucun élément de monovision destiné aux myopes et aux hypermétropes. Citons la possibilité avec ce laser de réaliser également des profils de type presbyLASIK périphérique avec vision de près périphérique. Cette technique nommée PML (Peripheral Multifocal LASIK) décrite par Pinelli [14] consiste à superposer deux traitements de façon séquentielle pour induire un bombement paracentral destiné à la vision de près. La compagnie Technolas Perfect Vision vient donc de commercialiser le logiciel de compensation de la presbytie au laser à excimères baptisé SUPRACOR®. La figure 5-6 et la vidéo 5-1 illustrent le traitement SUPRACOR® myopique et hypermétropique. Cet algorithme de traitement, confidentiel, associe une combinaison de traitements dans l’aire centrale destinée à fournir la pseudo-accommodation avec le minimum d’aberrations dans cette région pupillaire. Cette technologie a fait l’objet d’une étude multicentrique européenne en vue de l’obtention du marquage CE, obtenu en 2011. La compagnie qui commercialise également la technologie laser femtoseconde intrastromal IntraCOR® pour la correction de la presbytie s’est inspirée de l’expérience et des résultats de cette dernière pour élaborer un profil ablatif original au laser à excimères, dont l’image topographique mime celle obtenue avec les kératotomies circulaires intrastromales de l’IntraCOR®. La particularité de ce traitement est sa bilatéralité sans monovision, contrairement à la plupart des autres profils où s’ajoute le plus souvent une part de monovision. Le même profil ablatif est réalisé sur les deux yeux et la réfraction cible est l’emmétropie. Le traitement est réalisé en un temps unique pour éviter la superposition de zones optiques et les pentes des zones réfractives comportent une transition douce. Le traitement est destiné aux myopes, aux hypermétropes et aux emmétropes, avec les réserves habituelles pour cette dernière catégorie de patients. L’analyse en ray-tracing de topographies idéales de patients traités a permis de diminuer les aberrations induites dans la région pupillaire pour une qualité de vision optimale. La figure 5-7 est une topographie préopératoire (en bas à droite), postopératoire (en haut à droite) et différentielle (à gauche) d’un traitement SUPRACOR®. La zone de bombement central se raccorde en pentes douces à la périphérie. Comparé au traitement IntraCOR® réservé aux emmétropes, le traitement SUPRACOR® s’adresse à une large gamme d’amétropies. Les résultats de l’étude multicentrique ont fait l’objet de plusieurs communications orales [13, 19], ayant inclus quarante-six yeux de vingt-trois patients avec un recul d’au moins six mois pour tous les patients. À six mois, l’équivalent sphérique moyen est de – 0,27 D ; 96 % des patients lisent 0,8 ou plus en vision binoculaire sans correction et 91 % des patients lisent 0,8 ou plus sans correction de près (Parinaud 2). Le taux de satisfaction est élevé (96 %). Il n’y a aucune perte de deux lignes ou plus de meilleure acuité visuelle corrigée.
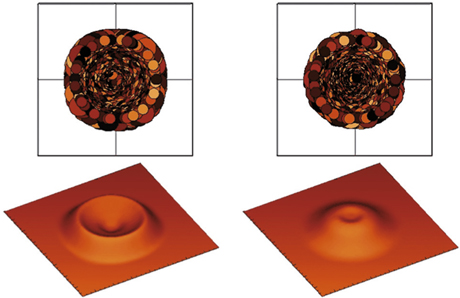
Fig. 5-6 Profils SUPRACOR® hypermétropique et myopique.
(Avec l’aimable autorisation de Technolas Perfect Vision.)
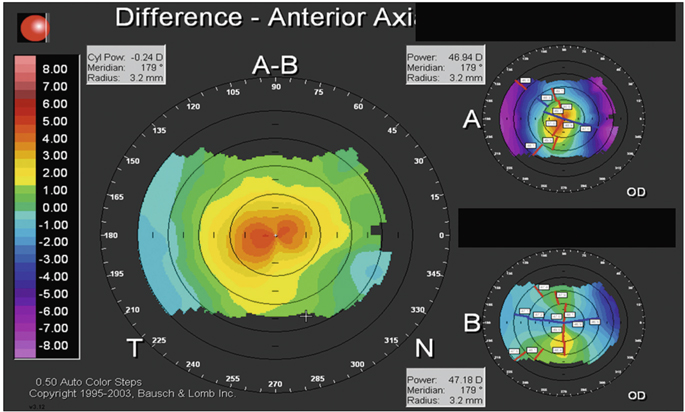
Fig. 5-7 Topographie différentielle d’un traitement SUPRACOR®.
(Cliché de D. Pietrini.)
Appliqué dès 2003 au Canada par Bruce Jackson, le profil multifocal spécifique intégré à la plateforme Star S4 est guidé par aberrométrie et breveté par VISX au titre de pionnier. Il partage avec de nombreux autres profils de presbyLASIK la réalisation d’une multifocalité cornéenne centrée et, surtout, asphérique. Le profil VISX réalise une zone périphérique pour la vision de loin et une zone de bombement centrale de myopisation pour la vision de près (fig. 5-8). La courbe asphérique produite améliore la profondeur de champ du fait de l’induction d’aberration sphérique négative. La figure 5-9 illustre l’augmentation volumétrique de la Point Spread Function lorsqu’un traitement est réalisé en mode presbytie (à gauche).
La particularité essentielle du traitement de la presbytie sur la plateforme VISX est d’être fondé uniquement sur l’analyse préalable du front d’onde (wavescan), l’opérateur « n’ayant la main » ni sur le profil d’asphéricité, ni sur la quantité d’addition, ni sur le diamètre de l’îlot central. Le laser utilise tous les raffinements d’une ablation moderne, associe un « eyetracker » actif travaillant dans les trois directions et, surtout, un système de reconnaissance irienne infrarouge pour la correction de la cyclotorsion à partir du repérage des cryptes iriennes sur l’image wavefront (patient assis) ajusté sur celle obtenue sous le microscope du laser à excimères (patient couché). Enfin, la version S4 du VISX est apte à compenser les changements de forme pupillaire, en particulier induits par le jeu accommodatif sous l’effet des variations de lumière. Jackson a publié les résultats à six mois d’une étude prospective du traitement de soixante-six yeux de trente-trois patients hypermétropes et presbytes avec le traitement asphérique du laser VISX [8]. Le traitement était bilatéral et symétrique, la réfraction visée était l’emmétropie et aucune monovision n’a été recherchée. À un an, 100 % des patients pouvaient lire 0,8 ou mieux et Jaeger 3 (Parinaud 4). La diminution de la sensibilité aux contrastes n’était pas significative. Les valeurs d’aberration sphérique négative étaient fortement corrélées à l’amélioration de près.
Dans le souci d’être exhaustif, mentionnons quelques expériences de LASIK périphérique avec vision de loin centrale. Epstein rapporte une série de patients traités avec le laser VISX sur le mode d’un presbyLASIK périphérique unilatéral [6] — seul l’œil préféré en vision de près est traité en presbyLASIK, l’œil préféré en vision de loin reçoit un traitement standard. Les résultats retrouvent 70 % de patients obtenant 1,0 en vision de loin et Jaeger 2 (Parinaud 3), avec augmentation des aberrations de haut degré surtout chez les hypermétropes. L’indépendance vis-à-vis des lunettes a été obtenue dans 91 % des cas.
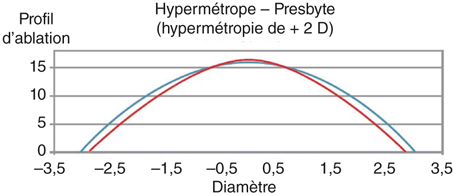
Fig. 5-8 Profil multifocal VISX.
(Avec l’aimable autorisation d’AMO.)
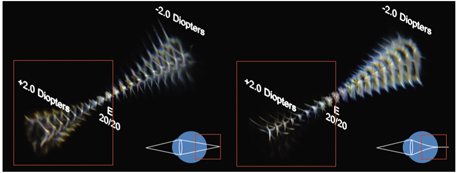
Fig. 5-9 Variation de la PSF après traitement multifocal.
(Avec l’aimable autorisation d’AMO.)
La société Zeiss (Carl Zeiss Meditec, Jena, Allemagne) propose sur sa plateforme laser à excimères MEL 80® (fig. 5-10) un module de traitement de la presbytie, développé en collaboration avec D.Z. Reinstein, baptisé « Laser Blended Vision ». Il s’agit d’un concept associant un traitement asphérique bilatéral inducteur d’aberration sphérique négative, et donc d’augmentation de la profondeur de champ, à une micromonovision, c’est-à-dire une pénalisation modérée de l’œil préféré en vision de près. Le profil est dit « asphérique non linéaire », reposant sur des changements non linéaires de l’asphéricité à la surface de la cornée. Le chirurgien programme la réfraction et indique la dominance oculaire dans le programme du traitement. La réfraction cible de l’œil pénalisé est par défaut de – 1,50 D, mais elle peut être adaptée à la tolérance du patient à cette pénalisation. La figure 5-11 illustre la programmation d’un traitement Laser Blended Vision sur la plateforme MEL 80® avec induction d’une pénalisation par défaut de – 1,50 D de l’œil préféré en vision de près. Reinstein a publié des résultats chez le myope et chez l’hypermétrope [16, 17], retrouvant 94 % des patients à 1,0 en vision de loin et Jaeger 2 ou plus en vision bilatérale sans correction. La satisfaction est excellente pour plus de 90 % des patients. Il est intéressant de noter l’absence de diminution de la sensibilité aux contrastes. Ce concept utilise la monovision mais l’intérêt de son association à un profil hyperprolate aux deux yeux pour améliorer la profondeur de champ permet de réduire l’amétropie myopique résiduelle sur l’œil préféré en vision de près. Chez le myope presbyte, l’étude rétrospective porte sur cent cinquante-cinq patients consécutifs traités avec micromonovision de 0,75 D à 2,00 D sur l’œil dédié à la vision de près en fonction de l’âge et de la tolérance. En vision binoculaire sans correction, 99 % des patients lisent 1,0 ou plus et 96 % des patients lisent Jaeger 2. Aucun patient n’a perdu deux lignes ou plus de meilleure acuité visuelle corrigée et il n’y a aucune diminution de la sensibilité aux contrastes en vision mésopique.
Fig. 5-10 Laser MEL 80® Zeiss Meditec.
(Avec l’aimable autorisation de Zeiss.)
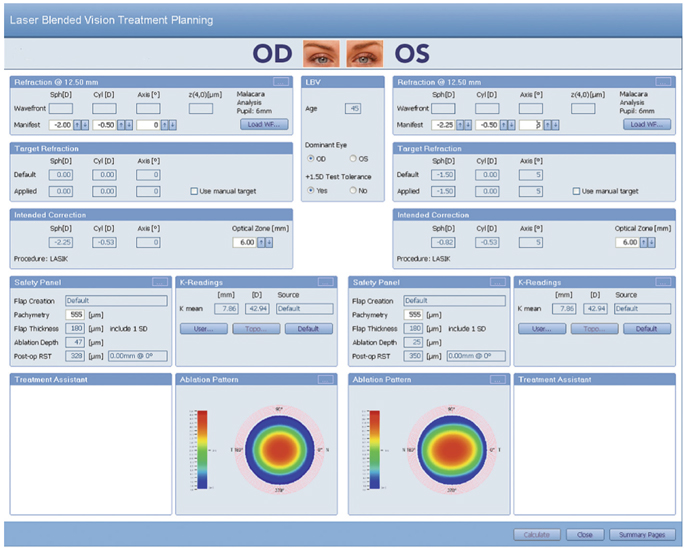
Fig. 5-11 Écran de traitement Laser Blended Vision.
(Avec l’aimable autorisation de Zeiss.)
Le laser développé par la société Schwind eye-tech-solutions (Kleinostheim, Allemagne) est doté d’un logiciel de traitement de la presbytie nommé PresbyMAX®, développé en coopération avec Vissum sous la direction de Jorge Alió et le groupe OCIVIS de l’université d’Alicante (fig. 5-12). Ce profil de presbyLASIK est centré à vision de près centrale. Il est destiné à s’associer au traitement de toutes les autres amétropies associées à la presbytie : hypermétropie, myopie, astigmatisme. Ce traitement est dit « bi-asphérique » ; il dérive d’un modèle prédictif fondé sur un algorithme de propagation lumineuse [11]. Il fournit la vision de près par la cornée centrale et la vision de loin par la cornée périphérique. Chaque zone concentrique est multifocale avec une transition entre les deux fournissant la vision intermédiaire. La figure 5-13 illustre sur sa partie gauche le profil kératométrique et le profil cornéen à droite résultant de la double ablation. Le traitement est bilatéral et symétrique sans monovision. L’ablation des deux zones pour la vision de loin et de près est réalisée en un traitement unique. Les résultats à six mois de l’étude multicentrique PresbyMAX® ont été présentés par Alió : l’acuité visuelle binoculaire de loin sans correction est de 0,8 ou mieux pour 73 % des patients et l’acuité visuelle de près est de 0,8 ou Jaeger 2 pour 51 % d’entre eux. La quantité d’aberration sphérique induite est de 0,24 µm en moyenne à 6 mm, correspondant à une multifocalité induite de 0,41 D à la surface de la cornée. Les valeurs de coma sont quasi inchangées, témoignant de la préservation d’une bonne qualité de vision.

Fig. 5-12 Laser Schwind AMARYS.
(Avec l’aimable autorisation de Schwind.)
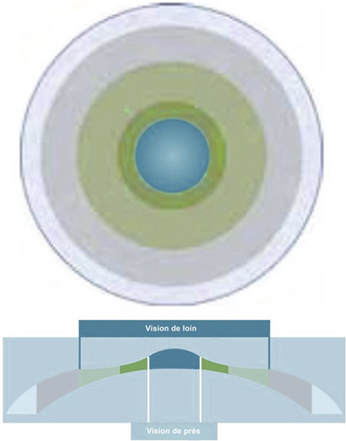
Fig. 5-13 Profil bi-asphérique : procédure PresbyMAX®.
(Avec l’aimable autorisation de Schwind.)
Les preuves scientifiques permettent aujourd’hui de proposer un traitement de type presbyLASIK aux patients candidats pour réduire la dépendance aux lunettes dans la vie quotidienne. La plupart des plateformes laser donnent de bons résultats et, surtout, une grande satisfaction et une grande indépendance vis-à-vis d’une correction optique dans la vie quotidienne. Le compromis obtenu doit être expliqué au patient et formulé dans des termes compréhensibles pour une information éclairée et exhaustive.
Le presbyLASIK ou du moins le profil multifocal à lui seul fournit rarement une pseudo-accommodation suffisante pour une vision de près parfaite. Le myosis joue un rôle supplémentaire par augmentation de la profondeur de champ. Enfin, et c’est un des facteurs majeurs de la variabilité du traitement, l’accommodation résiduelle plus importante chez les sujets jeunes leur confère les résultats optimaux. Les meilleures indications de presbyLASIK concernent donc les jeunes presbytes, en particulier les petits hypermétropes. Cette population habituée à vivre sans correction supporte d’autant plus mal le port d’une correction optique qu’elle n’a jamais été dépendante à la moindre correction. À partir de 1 D d’hypermétropie, la vision de loin sans correction commence habituellement à baisser, mais nécessite rarement une correction compte tenu d’une bonne tolérance à l’amétropie et de la préservation d’une accommodation souvent suffisante pour un bon confort visuel de loin sans correction optique. En revanche, la gêne fonctionnelle en vision de près sans correction est majeure. Une chirurgie presbyLASIK va donc améliorer à la fois la vision de loin et, surtout, la vision de près, en particulier chez les patients ayant conservé un bon niveau d’accommodation résiduelle. Rappelons que chez l’hypermétrope, le traitement standard augmente naturellement la « prolaticité » de la cornée et cet effet est souvent suffisant chez les forts hypermétropes pour fournir la pseudo-accommodation nécessaire. C’est pour les petites hypermétropies qu’il faut augmenter l’effet de pseudo-accommodation et soit ajouter une zone dédiée à la vision de près, soit majorer l’asphéricité en modulant le facteur Q par exemple, voire en induisant un certain degré de monovision.
Après l’examen ophtalmologique, l’entretien avec le patient revêt une importance capitale. Cet entretien représente au moins la moitié du traitement car de la sélection et de l’accompagnement va dépendre la satisfaction. Il est capital de connaître et de comprendre les attentes du patient pour lui apporter satisfaction. En effet, à résultat réfractif égal, deux patients différents peuvent être, l’un, extrêmement déçu, et l’autre, très satisfait. Tous les patients candidats à la chirurgie doivent être informés clairement sur le compromis visuel et sur les insuffisances, les limites et les effets secondaires potentiels. Cette information sera délivrée au mieux sous forme écrite (cf. chapitre 20) :
– la vision de loin peut être moins bonne qu’avant l’opération avec ou sans lunettes (traduit la perte de lignes toujours possible, habituellement de l’ordre d’une ligne en vision binoculaire) ;
– la diminution de la qualité de l’image en postopératoire est la conséquence du compromis visuel entre vision de loin et vision de près. La multifocalité de surface crée du fait de l’aberration sphérique induite un effet de halo plus particulièrement gênant en vision mésopique. La neuroadaptation fait disparaître habituellement le halo avec le temps ;
– une correction en vision de loin peut être nécessaire ponctuellement, en particulier pour la conduite nocturne ;
– la vision de loin peut être moins bonne dans certaines conditions d’éclairage intense, entraînant un myosis, en particulier chez les patients opérés par une technique à vision de près centrale ; cet état peut nécessiter le port de verres teintés pour la conduite ;
– la vision de près peut être insuffisante, en particulier dans certaines conditions d’éclairage selon la technique choisie ;
– l’opération réduit la dépendance aux lunettes pour la vision de près mais une correction optique peut être nécessaire ponctuellement en vision de près, en particulier avec le temps ; des verres correcteurs peuvent être nécessaires pour certaines activités en vision très rapprochée ou pour la lecture très prolongée ;
– le résultat ne peut que rarement s’évaluer avant un mois période d’adaptation habituellement nécessaire et est habituellement stabilisé entre trois à six mois. Notons la fréquente myopisation postopératoire initiale dont le patient doit être prévenu ; cette myopisation initiale régresse habituellement au cours des premiers mois, la régression étant plus importante qu’avec un traitement conventionnel. La gêne en vision nocturne est fréquente du fait de la combinaison de ces différents facteurs : myopisation, hyperprolaticité, mydriase.
Le traitement est réservé aux patients psychologiquement positifs et motivés acceptant une diminution potentielle de la qualité de vision. Les meilleurs candidats sont les hypermétropes presbytes jeunes puis les astigmates, les forts myopes, les emmétropes et, enfin, les petits myopes.
Certains patients doivent être écartés a priori du fait de leur profession : conducteurs professionnels ou activité prédominante en vision mésopique du fait du risque de diminution de la meilleure acuité visuelle corrigée en vision de loin.
Les mécanismes optiques permettant d’induire de la pseudo-accommodation sont complexes. Les traitements sont variés mais tous efficaces à différents degrés. L’avenir passera probablement par un traitement personnalisé adapté à l’analyse du front d’onde du patient, à l’analyse de la cinétique pupillaire et à la simulation des modulations du front d’onde avant de modifier le profil cornéen. L’optique adaptative est certainement la prochaine étape incontournable des traitements multifocaux.


[1] Alarcón A., Anera R.G., Villa C. et al. Visual quality after monovision correction by laser in situ keratomileusis in presbyopic patients. J Cataract Refract Surg, 2011 ; 37 : 1629-35.
[2] Alió J.L., Chaubard J.-J., Caliz A. et al. Correction of presbyopia by technovision central multifocal LASIK (presbyLASIK). J Refract Surg, 2006 ; 22 : 453-60.
[3] Anschutz T. Laser correction of hyperopia and persbyopia. Int Ophthalmol Clin, 1994 ; 34 : 107-37.
[4] Artola A., Patel S., Schimchak P. et al. Evidence for delayed presbyopia after photorefractive keratectomy for myopia. Ophthalmology, 2006 ; 113 : 735-41.e1.
[5] Bauerberg J.M. Centered vs. inferior off-center ablation to correct hyperopia and presbyopia. J Refract Surg, 1999 ; 15 : 66-9.
[6] Epstein R.L., Gurgos M.A. Presbyopia treatment by monocular peripheral presbyLASIK. J Refract Surg, 2009 ; 25 : 516-23.
[7] Gambra E., Sawides L., Dorronsoro C., Marcos S. Accommodative lag and fluctuations when optical aberrations are manipulated. J Vis, 2009 ; 9 : 4.1-15.
[8] Jackson W.B., Tuan K.M., Mintsioulis G. Aspheric wavefront-guided LASIK to treat hyperopic presbyopia: 12-month results with the VISX platform. J Refract Surg, 2011 ; 27 : 519-29.
[9] Kasthurirangan S., Glasser A. Age-related changes in the characteristics of the near pupil response. Vision Res, 2006 ; 46 : 1393-403.
[10] Li Y.J., Choi J.A., Kim H. et al. Changes in ocular wavefront aberrations and retinal image quality with objective accommodation. J Cataract Refract Surg, 2011 ; 37 : 835-41.
[11] Ortiz D., Alió J.J., Illueca C. et al. Optical analysis of PresbyLASIK treatment by a light propagation algorithm. J Refract Surg, 2007 ; 23 : 39-44.
[12] Oshika T., Mimura T., Tanaka S. et al. Apparent accommodation and corneal wavefront aberration in pseudophakic eyes. Invest Ophthalmol Vis Sci, 2002 ; 43 : 2882-6.
[13] Pietrini D.R., Castanera J., Chaubard J. et al. Clinical study of visual outcomes and patient satisfaction with excimer procedure for presbyopia. Free Paper, ASCRS, 2011.
[14] Pinelli R., Ortiz D., Simonetto A. et al. Correction of presbyopia in hyperopia with a center-distance, paracentral-near technique using the Technolas 217z platform. J Refract Surg, 2008 ; 24 : 494-500.
[15] Reinstein D.Z., Archer T.J., Gobbe M. LASIK for myopic astigmatism and presbyopia using non-linear aspheric micro-monovision with the Carl Zeiss Meditec MEL 80 platform. J Refract Surg, 2011 ; 27 : 23-37.
[16] Reinstein D.Z., Couch D.G., Archer T.J. LASIK for hyperopic astigmatism and presbyopia using micromonovision with the Carl Zeiss Meditec MEL80 platform. J Refract Surg, 2009 ; 25 : 37-58.
[17] Rocha K.M., Vabre L., Chateau N., Krueger R.R. Expanding depth of focus by modifying higher-order aberrations induced by an adaptive optics visual simulator. J Cataract Refract Surg, 2009 ; 35 : 1885-92.
[18] Sheppard A.L., Davies L.N. The effect of ageing on in vivo human ciliary muscle morphology and contractility. Invest Ophthalmol Vis Sci, 2011 ; 52 : 1809-16.
[19] Slade S., Barragan E. Clinical evaluation of a new presbyopic LASIK treatment. Free Paper, ESCRS, 2011.
[20] Telandro A. The pseudoaccommodative cornea multifocal ablation with a center-distance pattern : a review. J Refract Surg, 2009 ; 25 : S156-9.
[21] Uy E., Go R. Pseudoaccommodative cornea treatment using the NIDEK EC-5000 CXIII excimer laser in myopic and hyperopic presbyopes. Refract Surg, 2009 ; 25 : S148-55.
[22] Vinciguerra P., Nizzola G.M., Bailo Get al. Excimer laser photorefractive keratectomy for presbyopia: 24-month follow-up in three eyes. J Refract Surg, 1998 ; 14 : 31-7.
F. Malecaze
La compensation réfractive de la presbytie par la modulation de l’asphéricité cornéenne est à l’heure actuelle un des sujets les plus discutés en chirurgie réfractive, suscitant un grand intérêt parmi les chirurgiens et l’industrie.
Face à l’insuffisance actuelle des différentes approches chirurgicales visant à restaurer l’accommodation, plusieurs techniques ont été proposées pour compenser la presbytie en induisant une fonction accommodative « artificielle » générée par une modification de la focalisation optique, décrite sous le terme de pseudo-accommodation. Le principe optique commun à ces techniques est de compenser la perte du pouvoir accommodatif liée à l’âge en augmentant la profondeur de champ et, ainsi, de diminuer la dépendance aux verres correcteurs en vision de près tout en conservant une focalisation satisfaisante en vision de loin. Cette pseudo-accommodation peut être générée au niveau des dioptres cornéen ou cristallinien. L’approche cornéenne, couramment décrite sous le nom de presbyLASIK « hyperasphérique », est une procédure simple et rapide, alors que la procédure cristallinienne plus complexe expose aux risques de la chirurgie intraoculaire.
Une surface asphérique est une surface qui n’est pas une sphère (« a » privatif). C’est donc une surface dont la courbure n’est pas constante, alors que dans le cas d’une sphère le rayon de courbure est en tout point le même (fig. 5-14).
Une surface asphérique présente une symétrie de révolution, ce qui signifie qu’une rotation autour de l’axe optique ne modifie pas ses propriétés physiques.
En géométrie mathématique, une surface asphérique est décrite sous le terme de conique ou section conique, car elle est générée par l’intersection d’un cône par un plan de coupe (fig. 5-15). Selon son angle, l’intersection qu’on obtient est un cercle, une ellipse, une parabole ou une hyperbole [9, 17]. La figure 5-16 représente la dénomination des différents types de sections coniques. Le rayon de courbure :
– augmente lorsqu’on s’éloigne du centre dans une ellipse oblate (bombement majoré en périphérie) ;
– est constant dans le cas d’une sphère ;
– diminue lorsqu’on s’éloigne du centre dans une ellipse prolate, une parabole ou une hyperbole (aplatissement majoré en périphérie).
Par ailleurs, comme le montre la figure 5-17, pour des sections coniques de même rayon de courbure apical, la modification de l’asphéricité est d’autant plus significative qu’on s’éloigne de l’axe optique [6].
Une conique est définie par plusieurs variables réunies entre elles selon l’équation :
y2 = 2 r0 x – p x2,
avec : y distance d’un point de la courbe à l’axe de symétrie, x directrice de ce point, r0 rayon apical (le rayon du cercle tangent au sommet de la section conique), p paramètre permettant d’appréhender la variation de forme de la conique défini comme le rapport entre les deux hemi-axes principaux au carré p = b2/a2, b étant l’axe mineur et a l’axe majeur.
D’autres paramètres peuvent être utilisés pour appréhender le profil de la conique, c’est-à-dire la variation de courbure à mesure qu’on s’éloigne du sommet :
– l’excentricité (e) (terme habituellement utilisé en contactologie), reliée à p par l’équation
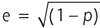 ;
;– le facteur Q (utilisé notamment en chirurgie réfractive), relié à p par l’équation Q = p – 1 et à e par la relation q = – e2 ;
Le tableau 5-I représente les valeurs d’asphéricité selon les différents types de sections coniques.
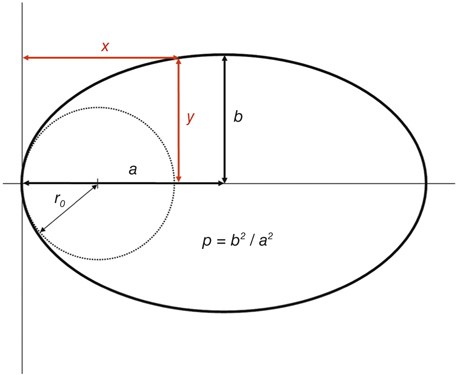
Fig. 5-14 Surface asphérique et paramètres de l’équation conique.
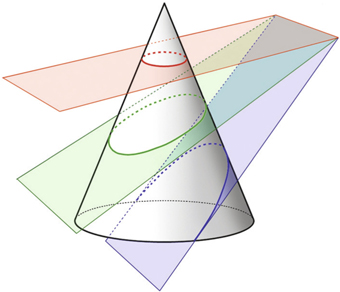
Fig. 5-15 Sections coniques formées par l’intersection d’un cône par un plan.
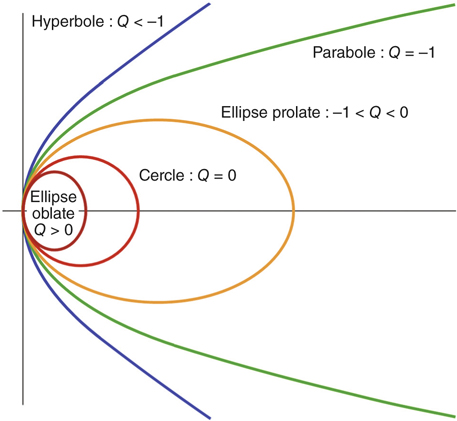
Fig. 5-16 Différents types de section conique.
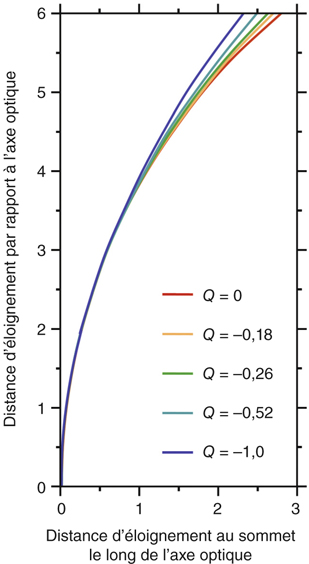
Fig. 5-17 Différentes sections coniques ayant un même rayon de courbure apical.
(D’après Atchinson (2000) [6].)
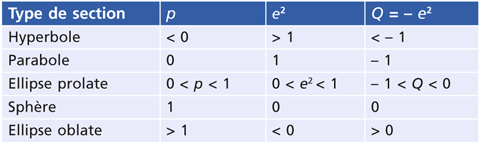
Tableau 5-I Sections coniques et leurs paramètres respectifs d’asphéricité.
L’aberration sphérique induite par une surface asphérique est liée au fait que les rayons périphériques (marginaux) et les rayons centraux (para-axiaux) vont se croiser sur l’axe de révolution en deux foyers images différents (fig. 5-18) [16]. Par convention, si les rayons marginaux convergent sur l’axe optique en avant (à gauche) du foyer image para-axial, l’aberration sphérique est dite positive ; dans le cas contraire, elle est négative.
Pour quantifier l’aberration sphérique, on définit deux paramètres : l’aberration sphérique longitudinale et l’aberration sphérique transverse (fig. 5-18).
L’aberration sphérique longitudinale est la distance sur l’axe optique entre les foyers images para-axial et marginal. L’aberration sphérique transverse est la hauteur du rayon périphérique dans le plan image para-axial. L’aberration sphérique longitudinale peut également être exprimée par la puissance de la lentille correctrice placée en périphérie (dans l’espace objet) de façon à ce que les rayons périphériques focalisent au même foyer que les rayons paracentraux (fig. 5-19) [6].
L’aberration sphérique peut également être décrite en exprimant l’aberration du front d’onde réfracté par la surface asphérique. La valeur du front d’onde est déterminée par une équation complexe, où interviennent les indices de réfraction des espaces objet et image, la distance de l’objet et la distance de l’image du rayon marginal au vertex. En pratique, pour décrire l’aberration de front d’onde, on utilise les polynômes de Zernike. Le terme pour l’aberration sphérique (aberration de quatrième ordre) est 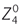 . Il est défini par l’équation en coordonnées polaires
. Il est défini par l’équation en coordonnées polaires 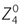 = 1 – 6ρ2 + 6 ρ4, ρ étant le rayon sur la pupille, un facteur de normalisation (sqrt(5)) étant utilisé. Le poids du polynôme est quantifié par une valeur moyenne tenant compte de l’écart type, le coefficient RMS (Root Mean Square), exprimé en micromètres.
= 1 – 6ρ2 + 6 ρ4, ρ étant le rayon sur la pupille, un facteur de normalisation (sqrt(5)) étant utilisé. Le poids du polynôme est quantifié par une valeur moyenne tenant compte de l’écart type, le coefficient RMS (Root Mean Square), exprimé en micromètres.
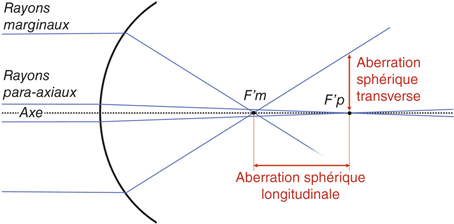
Fig. 5-18 Représentation d’une aberration sphérique positive.
ASL, aberration sphérique longitudinale ; AST, aberration sphérique transverse.
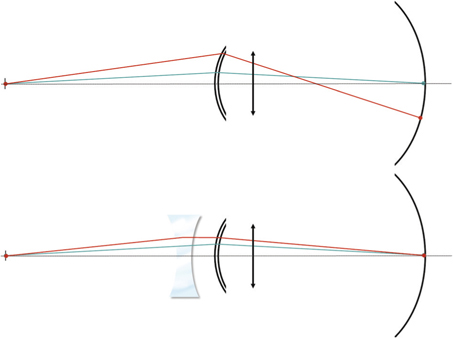
Fig. 5-19 Correction d’une aberration sphérique positive par une lentille négative.
Le pouvoir optique de la cornée est principalement dû à la face antérieure de la cornée.
Le calcul de l’asphéricité d’une cornée idéale dépourvue d’aberration sphérique selon l’équation de Descartes en tenant compte de l’indice de réfraction de la cornée (1,376), pour un objet situé à l’infini, est un ellipsoïde prolate dont le facteur Q est de – 0,528 [17].
La plupart des données cliniques ont été obtenues à partir de logiciels permettant d’évaluer l’asphéricité à partir des données brutes enregistrées initialement par topographie spéculaire et plus récemment par topographie d’élévation, Scheimpflug camera et OCT [14].
Plusieurs études concordantes de l’asphéricité cornéenne ont montré qu’en moyenne, dans la population générale, la cornée est prolate, s’aplatissant du centre vers la périphérie, avec un facteur Q moyen de – 0,260 (tableau 5-II). Il existe cependant d’importantes variations individuelles avec un grand écart type et des valeurs de Q variant de 0 à – 0,50. Environ un cinquième des sujets présente une cornée oblate.
L’aberration sphérique cornéenne moyenne de la population générale a également été étudiée dans différentes études. L’aberration sphérique moyenne est dans tous les travaux rapportés [15, 28, 42] légèrement positive, estimée à environ + 0,270 µm dans les 6 mm centraux — ce qui correspond à une puissance réfractive des rayons périphériques de + 1,52 D. La distribution dans la population est gaussienne, un petit nombre de cornées ayant une aberration sphérique négative (fig. 5-20).
Une autre façon plus familière pour le clinicien d’évaluer l’asphéricité cornéenne est de visualiser les modifications du pouvoir réfractif de la cornée au moyen de cartes colorées de distribution du pouvoir optique de l’ensemble des points de la surface cornéenne (fig. 5-21).
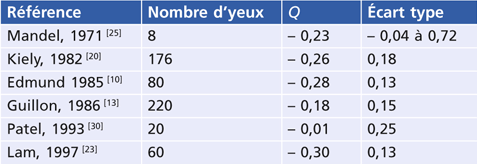
Tableau 5-II Résultats des études sur l’asphéricité (selon Atchinson [6]).
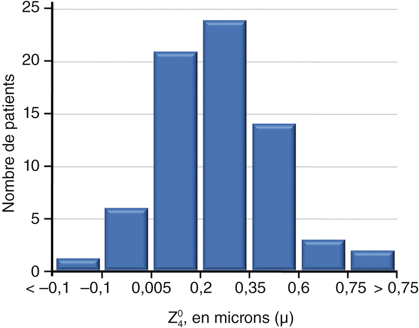
Fig. 5-20 Distribution de l’aberration sphérique cornéenne antérieure dans la population de notre étude.
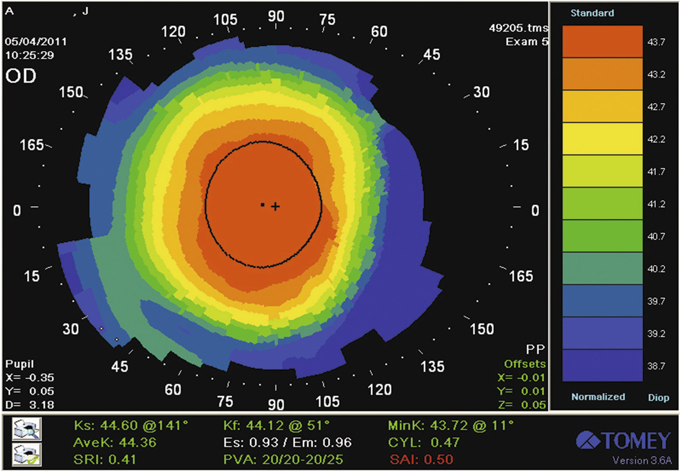
Fig. 5-21 Topographie cornéenne spéculaire d’une cornée prolate opérée de LASIK hypermétropique avec une cornée centrale bombée et, en périphérie, des zones concentriques de moindre puissance (couleurs de plus en plus froides).
L’aberration sphérique oculaire est la somme des aberrations des dioptres principaux de l’œil, la cornée et le cristallin.
Chez le sujet jeune, l’aberration sphérique oculaire est proche de zéro (avec cependant d’importantes variations individuelles) [4, 41]. Cette valeur minimale est liée au fait que l’aberration sphérique positive de la cornée est contrebalancée par le cristallin pourvoyeur d’une aberration sphérique négative, de signe opposé. Avec l’âge, on observe une augmentation de l’aberration sphérique de l’œil liée à l’augmentation de l’aberration sphérique cristallinienne qui a tendance à se positiver [4].
Alors que dans un système optique parfait, l’image d’un point objet est un point, dans le cas d’une aberration sphérique, l’image d’un point est une tache étalée faite d’une série de cercles concentriques. En pratique clinique, la PSF (Point Spread Function), qui est l’image du point objet, donne des informations sur la qualité de l’image rétinienne (fig. 5-22).

Fig. 5-22 PSF (Point Spread Function).
a. Œil sans aberration optique. b. Œil avec aberration sphérique.
En optique pure, il est admis que l’asphéricité va augmenter la profondeur de champ. Dans une optique idéale sans aberration sphérique, on a une qualité d’image parfaite dans la position de focus optimum mais, en dehors de cette zone de mise au point, on perd rapidement de la netteté. À l’opposé, en présence d’une aberration sphérique (positive ou négative), la qualité d’image dans la zone de focus est moins bonne, mais la perte de netteté en dehors de cette zone est moindre, ce qui augmente la profondeur de champ (fig. 5-23).

Fig. 5-23 Images rétiniennes en présence et en l’absence d’une aberration sphérique.
Il est défini sur le plan optique comme la distance angulaire entre l’axe pupillaire et l’axe visuel et correspond à l’orientation de l’œil vers l’objet du fait de la position excentrique de la fovéa en temporal du centre géométrique de l’œil.
Comme le montre la figure 5-24, chez l’hypermétrope l’œil est plus court et l’angle kappa est plus important.
L’angle kappa a une importance clinique car la chirurgie cornéenne de la presbytie s’adresse principalement aux hypermétropes. Chez ces sujets, le centrage de la photoablation est un problème délicat avec un risque d’induire de la coma (aberration d’ordre élevé asymétrique sans axe de révolution reflétant le décentrement), qui se surajouterait à l’aberration sphérique.
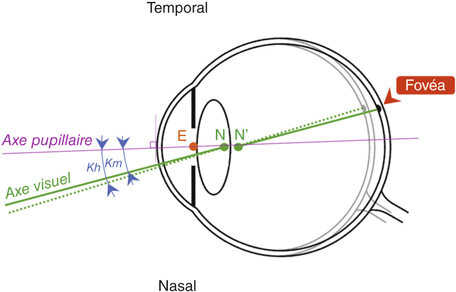
Fig. 5-24 Angle kappa (oeil hypermétrope et myope).
La pupille, ou plus précisément la dynamique pupillaire, joue un rôle déterminant. La taille de la pupille varie en fonction de l’âge du patient, de la luminance et de la distance du stimulus (myosis accommodatif en vision de près). Un autre paramètre important est la position de la pupille qui, d’une part, est souvent décentrée en nasal chez l’hypermétrope et qui, d’autre part, est dépendante de la taille de cette dernière — « shift pupillaire » entre une pupille dilatée mésopique et resserrée photopique, qui peut se traduire par le passage d’une forme elliptique à ronde.
Le profil de la photoablation devra tenir compte de cette dynamique pupillaire et, dans l’idéal, être personnalisé à chaque patient.
Il faut en préambule souligner la jeunesse et le manque de recul de la chirurgie cornéenne de la presbytie. Par ailleurs, il est nécessaire de préciser que cette chirurgie concerne principalement l’hypermétrope.
Les différents concepts de presbyLASIK qui ont été proposés ont de nombreux points communs avec les dessins des lentilles de contact de presbytie (cf. chapitre 4).
Trois types de profil d’ablation ont été proposés.
Cette ancienne technique a été initiée dans les années quatre-vingt. Elle reposait sur la création d’un profil multifocal de transition dans l’axe vertical décentré par rapport à la pupille en réalisant un décentrement intentionnel vers le bas du profil d’ablation, à la manière des verres correcteurs bifocaux de presbytie. L’objectif était de créer dans la partie inférieure de la pupille une zone cornéenne ayant une puissance cornéenne majorée, afin de permettre la vision de près (fig. 5-25). L’intention était d’induire une coma verticale permettant une focalisation à différentes distances.
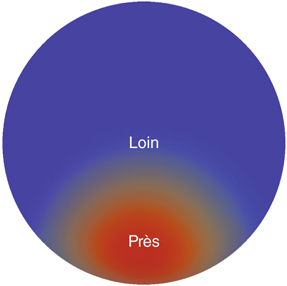
Fig. 5-25 Ablation décentrée.
Dans cette modalité, la photoablation est réalisée de telle sorte que la cornée centrale est dédiée à la vision de loin, alors qu’une zone en périphérie moyenne paracentrale est dévolue à la vision de près (fig. 5-26).
Cette stratégie qui privilégie la vision de loin est plutôt réservée aux patients ne voulant aucun compromis en vision de loin.
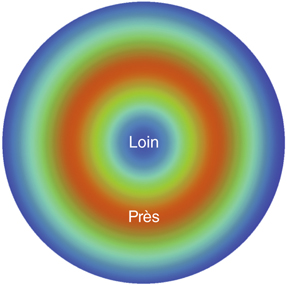
Fig. 5-26 PresbyLASIK périphérique chez un myope presbyte.
La tendance actuelle est indubitablement le presbyLASIK central.
Son principe est de tirer profit du myosis accommodatif conservé chez le presbyte en créant une zone de bombement central pour la vision de près, la zone périphérique étant réservée à la vision de loin. On induit ainsi une hyperprolaticité cornéenne qui peut être obtenue de deux manières :
– la première est l’approche multifocale, qui consiste à réaliser plusieurs zones de puissance réfractive différentes à la manière des lentilles de contact ou des implants multifocaux (fig. 5-27) (cf. section II précédente) ;
– la seconde est d’induire une asphéricité progressive avec une augmentation régulière et continue du rayon de courbure de la cornée dans sa globalité ; c’est cette approche qui est ici abordée (fig. 5-28).
Fig. 5-27 PresbyLASIK central multifocal.
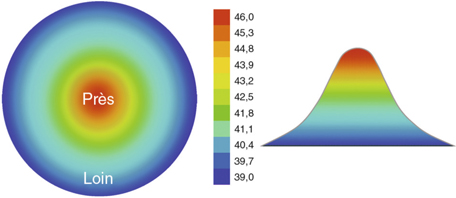
Fig. 5-28 PresbyLASIK central asphérique.
Ce chapitre est l’aboutissement d’une étude exhaustive de la littérature internationale des dernières années (jusqu’en 2012) et des abstracts lors de présentations dans les congrès internationaux. Il en résulte que les résultats du presbyLASIK ont fait l’objet de nombreuses communications mais de peu de publications. Ces études certes informatives manquent parfois de consistance. Ainsi, peu de travaux ont la méthodologie scientifique requise pour prétendre à une classification de premier niveau de l’échelle du British Center for Evidence-based Medicine (niveau A, études prospectives bien dessinées ; niveau B, études rétrospectives et cas-contrôles ; niveau C, rapport de cas et cohortes moins bien structurées).
La compensation cornéenne de la presbytie par modulation de l’asphéricit est possible grâce aux progrès récents des dernières générations de laser à excimères, qui permettent de moduler avec une grande précision l’asphéricité cornéenne. Cette chirurgie ne se conçoit qu’en LASIK car lui seul permet de préserver l’asphéricité induite par le laser. La survenue lors de la kératectomie photoréfractive d’un processus cicatriciel stromal et épithélial rend illusoire l’induction d’une asphéricité contrôlée [33].
Le principe de cette chirurgie est de moduler l’asphéricité cornéenne de façon à induire une aberration sphérique oculaire modérée, afin d’augmenter la profondeur de champ. La pseudo-accommodation induite peut être estimée à environ + 0,75 D. À elle seule, elle n’est donc pas suffisante pour assurer une autonomie en vision de près. Cependant, couplée au pouvoir accommodatif résiduel du jeune hypermétrope presbyte, elle permettra une vision de près satisfaisante sans correction.
Une potentialité intéressante du presbyLASIK central est le retraitement. Quelle que soit la plateforme utilisée, un retraitement est réalisable, que ce soit dans les semaines qui suivent l’intervention pour une sur- ou sous-correction ou plusieurs années après la chirurgie du fait de la révélation d’une hypermétropie latente ou de la progression de la presbytie. Lors d’un retraitement, il est crucial de centrer la nouvelle procédure comme lors du premier traitement. Le choix d’un traitement sphérique simple et/ou d’une majoration de l’asphéricité négative sera fait en fonction d’une analyse précise de la vision de près (avec et sans correction) et de la valeur de l’aberration sphérique à l’aberrométrie. Notons que la programmation du traitement sera personnalisée sur le facteur Q de l’asphéricité en cas de traitement cornéen guidé par topographie d’élévation et sur le taux d’aberrations sphériques si l’ablation est assistée par aberrométrie.
Cette technique a fait l’objet de diverses communications dans les années quatre-vingt-dix mais de très peu de publications [3, 7] ; ces travaux, rentrant dans la catégorie C du British Center for Evidence-based Medicine, manquent de consistance. Cette technique peut permettre un gain d’une ligne de vision de près ; cependant, il est important de souligner les risques de cette stratégie. Les résultats font état d’une incidence élevée de baisse de la meilleure acuité visuelle postopératoire et d’altération de la vision des contrastes. Cette altération de la qualité de vision est secondaire à la dégradation de l’image rétinienne liée à l’importance de l’aberration comatique. Pour ces raisons, cette approche est maintenant abandonnée.
Cette technique a été initiée au début des années deux mille par Telandro (2004), qui a créé son propre algorithme dont le principe est d’induire un bombement de la cornée en moyenne périphérie et qui utilise plusieurs zones concentriques asphériques. Par la suite, cette stratégie a été développée essentiellement par la société Nidek, qui a optimisé ce nomogramme. Elle a été proposée aux myopes, hypermétropes et emmétropes presbytes, mais cette technique s’applique surtout aux myopies, pour lesquelles la zone ablatée centrale favorise la réalisation d’un bombement périphérique à la limite de la pupille. Les résultats des différentes études sont concordants [11, 12, 36-39]. La prédictibilité est satisfaisante, avec une très grande majorité d’yeux proches (± 0,50 D) de l’emmétropie. Il en est de même de la stabilité, avec un très faible pourcentage de régression. Bien qu’aucune étude ne soit réalisée avec un groupe contrôle, cette approche semble diminuer la dépendance aux lunettes. De plus, dans les séries rapportées, le pourcentage de baisse d’au moins deux lignes de l’acuité visuelle est seulement d’environ 3 %.
Ce chapitre a été intentionnellement développé car c’est à l’heure actuelle la technique de choix pour la majeure partie des équipes.
Le constat d’une amélioration en vision de près chez certains patients opérés de LASIK hypermétropique a suggéré le rôle de l’asphéricité dans la profondeur de champ. Dans un même temps, plusieurs équipes [8, 24, 26] ont objectivé que ce type de chirurgie induit une aberration sphérique négative. L’hyperprolaticité secondaire à la photoablation était donc susceptible de faciliter la vision de près.
Certaines équipes [2] ont alors proposé d’induire intentionnellement trois zones : une cornéenne centrale hyperprolate réunie à une périphérique plus plate par une troisième de transition. Une variante était un profil « bifocal » obtenu par un double traitement centré réalisé sur des zones optiques de faibles diamètres : un premier traitement myopisant sur une zone optique de 5 mm était compensé au centre par un traitement hypermétropisant de puissance inverse sur une zone optique de 3 mm.
L’ensemble de ces travaux a, sans aucun doute, ouvert la voie à l’optimisation de l’asphéricité postopératoire par des algorithmes plus scientifiques.
Ces toutes dernières années, les différentes compagnies ont intégré ces profils d’ablation dans leurs plateformes laser.
Le premier principe est de tirer profit du myosis accommodatif qui est conservé avec l’âge. Pour cela, on majorera la puissance optique de la zone centrale, zone privilégiée en vision de près.
Le second principe est de bénéficier de l’effet de l’asphéricité en tant que telle sur la profondeur de champ (cf. supra).
La question non résolue est la détermination de la valeur optimale de l’asphéricité négative induite. Il s’agit de trouver un équilibre subtil entre l’effet bénéfique et l’effet néfaste de l’asphéricité cornéenne : plus on augmente l’aberration sphérique, plus la profondeur de champ augmente ; le corollaire délétère en est l’altération de la qualité de l’image, proportionnelle à l’augmentation de l’asphéricité.
Il est difficile de fixer la valeur optimale de l’aberration sphérique postopératoire permettant d’augmenter la profondeur de champ sans dégrader la qualité de vision du patient. En effet, elle dépend de nombreux facteurs, en particulier la taille et la cinétique de la pupille qui varie d’un individu à l’autre mais également tout le long de la vie, l’existence d’une anomalie sphérique ou d’un astigmatisme résiduel, l’association éventuelle avec la coma et, également, la neuroadaptation cérébrale.
Afin de déterminer la meilleure aberration sphérique postopératoire, différentes plateformes laser intègrent dans leurs algorithmes certains de ces paramètres. L’avenir étant une personnalisation optimale de la photoablation, l’utilisation d’un simulateur d’optique adaptative qui permet d’évaluer en temps réel la modulation de l’asphéricité et sa répercussion sur le confort de vision du patient, peut se révéler intéressante [5].
Le presbyLASIK s’adresse principalement à l’hypermétrope car la chirurgie de l’hypermétropie induit naturellement une asphéricité négative. Le presbyLASIK est plus délicat dans la chirurgie de la myopie qui induit un profil oblate — qu’il va falloir transformer en profil prolate. De plus, une monovision simple satisfait le plus souvent les sujets myopes, qui préfèrent conserver une légère myopie résiduelle.
Chez l’hypermétrope, l’induction programmée d’un profil hyperasphérique concerne surtout les amétropies modérées, car le profil d’ablation d’une hypermétropie importante induit une asphéricité suffisante en soi pour augmenter la profondeur de champ.
Cependant certains points sont encore soumis à discussion.
L’angle kappa étant élevé chez l’hypermétrope (cf. supra), le centrage de la photoablation est susceptible d’influer sur les aberrations postopératoires. À l’heure actuelle, il n’y a pas de consensus sur le choix de centrer la photoablation au niveau de la pupille ou du vertex. Nous avons récemment mené une étude prospective randomisée qui relate la difficulté de cette décision lorsque l’angle kappa est important [34].
Selon les écoles, l’induction d’une hyperasphéricité peut s’appréhender de trois manières différentes :
– la première consiste à modifier l’asphéricité uniquement sur l’œil dominé en la couplant à une monovision ; l’intérêt de cette association réside dans le fait que l’asphéricité induite « potentialise » la monovision et permet de diminuer le degré de la bascule. Quant à l’œil dominant, l’objectif sera l’emmétropisation, qui représente une des premières exigences du patient. Pour une meilleure prédictibilité, on réalisera un profil d’ablation conventionnel ;
– la seconde approche se différencie de la première uniquement par l’induction d’une asphéricité sur les deux yeux ; son objectif est de faire chevaucher les parcours accommodatifs de l’œil dominant (vision de loin et intermédiaire) et de l’œil non dominant (vision de près et intermédiaire) : la finalité sera d’éviter toute interruption dans le parcours de vision nette ;
– la dernière approche associe une asphéricité sur l’œil dominant et non dominant sans monovision : moins pratiquée, elle a pour avantage de préserver la vision binoculaire, assurant ainsi la fusion et la vision stéréoscopique : elle aurait comme principe théorique la réutilisation de l’accommodation résiduelle et ainsi amplifierait le parcours accommodatif.
Ces dernières années, les compagnies de laser ont développé différents algorithmes de profils hyperasphériques pour le traitement de la presbytie. Cela a donné lieu à différentes études abordées ci-après selon les diverses plateformes.
En premier lieu, soulignons que les informations disponibles sur les algorithmes brevetés par ces différentes compagnies sont limitées, la « boîte noire » du logiciel n’étant pas accessible au chirurgien. En effet, dans la plupart des lasers, la programmation du presbyLASIK est automatisée sans ajustement possible du profil d’ablation par le chirurgien.
Nous présentons ici les plateformes par ordre alphabétique, sans préjuger de la chronologie de leur mise sur le marché.
Les premiers travaux et publications avec le laser Allegretto ont eu pour objectif de conserver, après LASIK, l’asphéricité initiale préopératoire. Le LASIK induit des aberrations de sphéricité, l’aberration sphérique ayant tendance à se positiver après LASIK myopique et, à l’opposé, à se négativer après LASIK hypermétropique [8, 24, 26]. Mrochen et al. ont modifié le profil d’ablation conventionnel de manière à minimiser l’induction d’aberration sphérique [27]. Cet algorithme a été développé à partir de données aberrométriques de patients opérés de LASIK. Les modifications de cet algorithme optimisé (WFO, Wave Front Optimized) ont principalement consisté à augmenter la profondeur d’ablation en moyenne périphérie — notamment pour compenser la perte d’énergie liée à l’incidence des impacts périphériques. L’algorithme WFO qui a permis d’améliorer les résultats fonctionnels est actuellement intégré dans la plateforme Allegretto pour le traitement des anomalies de la réfraction.
Il a également été proposé de personnaliser le traitement en tenant compte de l’asphéricité cornéenne (facteur Q) préopératoire du patient, afin de mieux contrôler l’aberration sphérique postopératoire [21, 35, 40].
L’utilisation de profils asphériques dans le traitement de la presbytie résulte des travaux in silico de ray-tracing sur un modèle d’œil [22], qui ont démontré qu’un profil hyperasphérique avec un facteur Q constant (d’environ – 0,7) sans multifocalité est la meilleure alternative. La particularité du laser Allegretto est que, contrairement aux autres plateformes laser, l’induction de l’asphéricité est programmée par le chirurgien, décidant ainsi du degré d’asphéricité induite en tenant compte du facteur Q pré- et postopératoire. Cette modification d’asphéricité progressive « en pente douce », du centre vers la périphérie (fig. 5-28), va induire un shift (changement) myopique (lié à une photoablation plus centrale) qu’on compensera par une surcorrection hypermétropique. L’asphéricité cible est un compromis obligatoire entre une augmentation de la profondeur de champ et le respect de la qualité de vision. Difficile à évaluer avec précision, l’asphéricité cible doit être personnalisée. Dans cette perspective, l’optique adaptative pourrait se révéler comme un atout majeur. La valeur du facteur Q postopératoire se situe entre – 0,8 et – 1, ce qui correspond approximativement à une aberration sphérique négative postopératoire d’environ – 0,30 μm. Par ailleurs, l’hyperprolaticité peut être induite sur un ou deux yeux, avec ou sans monovision (cf. supra).
Nous évaluons actuellement en collaboration avec P. Artal (Murcia) cette nouvelle approche qui permettrait d’avoir une attitude « raisonnée » pour poser l’indication d’un profil asphérique. L’objectif serait de définir pour chaque patient la valeur idéale d’aberration sphérique négative, afin d’améliorer la vision de près tout en préservant la qualité de vision. Elle devrait également mieux définir pour quels patients ce traitement est le plus adapté.
Les études avec l’Allegretto ont uniquement fait l’objet de communications par différentes équipes qui ont principalement concerné l’hypermétrope presbyte. Dans l’ensemble, les résultats cliniques exposés sont satisfaisants. Dans notre groupe, nous avons fait le choix d’associer une monovision-hyperprolaticité sur l’œil dominé (facteur Q cible de – 1 en tenant compte de la valeur préopératoire) et une photoablation WFO emmétropisante sur l’œil dominant (pour une bonne précision réfractive). Dans notre série de cent soixante yeux, cela a engendré une diminution de la dépendance aux lunettes tout en préservant la qualité de vision pour la majorité des patients.
La société Schwind a proposé récemment un traitement, le PresbyMAX®. Le logiciel a été développé en collaboration avec le groupe Vissum et l’université de Elche à Alicante. Le profil d’ablation a été optimisé à l’aide d’un modèle mathématique prédictif fondé sur un algorithme de répartition de propagation lumineuse [29]. Personnalisé, il tient compte de plusieurs facteurs, dont l’aberrométrie cornéenne et la pupille. Il s’agit d’un profil multifocal bi-asphérique avec une majoration de la puissance cornéenne centrale et la réalisation de zones concentriques pour la vision intermédiaire et lointaine. La réalisation de ce profil asphérique sur les deux yeux permettra d’éviter une dissociation binoculaire. L’équipe d’Alió vient de publier les résultats en s’appuyant sur la dernière version du logiciel (3.0) [1]. L’étude portant sur vingt-six yeux (dix myopes, seize hypermétropes) a montré que 100 % des yeux ont une acuité visuelle sans correction égale ou supérieure à 0,4 (20/50) en vision de loin et de près. L’équivalent sphérique postopératoire est de 0,78 ± 0,47 D. Aucune perte de la meilleure acuité visuelle corrigée n’a été observée.
Technolas Perfect Vision a développé le logiciel SUPRACOR® (marqué CE), qui est l’aboutissement d’analyses de données obtenues à partir de logiciels successifs.
SUPRACOR® est un traitement multifocal inspiré du concept de l’IntraCOR®. Il consiste à induire un bombement central très pentu avec une petite zone optique dans les 3 mm centraux. Un bombement moins prononcé est réalisé en périphérie de cette zone centropupillaire pour la vision intermédiaire. L’algorithme tient compte de la kératométrie et du facteur Q pour un profil d’ablation optimal.
SUPRACOR® est un traitement bilatéral, le même profil d’ablation étant appliqué aux deux yeux pour ne pas induire un déséquilibre binoculaire. Mis sur le marché en 2011, ce traitement a été mis en place en premier lieu chez l’hypermétrope. Des études chez les emmétropes et myopes viennent également de débuter. Les premiers résultats présentés chez l’hypermétrope portent sur un nombre modéré de patients (vingt-trois). Avec un recul de six mois, on constate une prédictibilité satisfaisante avec un équivalent sphérique de – 0,41 ± 0,39 D. En termes d’acuité visuelle sans correction, en vision de loin 87 % des yeux opérés dépassent 20/32 (0,63) et, en vision de près, 96 % dépassent 20/32 (0,63). Concernant la tolérance, 13 % des yeux ont perdu une ligne de meilleure acuité visuelle corrigée, alors que 17,4 % des patients relatent une dégradation de la qualité de vision nocturne.
Le traitement de la presbytie sur la plateforme iLASIK du laser VISX a également pour principe de créer un îlot central hyperprolate myopisant. Au début des années deux mille, le profil avait été conçu à partir des topographies de patients opérés de LASIK hypermétropiques ayant une bonne vision de près. Bénéficiant des progrès technologiques, l’algorithme d’ablation a évolué par étapes successives, tenant compte désormais des aberrations optiques et de la cinétique pupillaire du patient.
Les résultats des études cliniques ont été rapportés dans différents congrès, ainsi qu’au travers de deux publications récentes, l’une rétrospective [19] et l’autre prospective multicentrique coordonnée par B. Jackson en 2010 [18]. Malgré le faible nombre d’yeux inclus (soixante-six hypermétropes), cette étude répond au niveau A de la classification de l’échelle du British Center for Evidence-based Medicine. Elle démontre que 96 % des patients ont en vision binoculaire une acuité visuelle d’au moins 20/25 (0,8) en vision de loin et Jaeger 3 (P4) en vision de près. À deux ans, 87 % des patients étaient à ± 0,50 D de l’emmétropie ; 28,3 % des yeux ont perdu une ligne de meilleure acuité visuelle corrigée, tandis que la vision des contrastes n’était pas modifiée par la chirurgie asphérique.
Zeiss propose sur la plateforme laser à excimères MEL 80® le logiciel Laser Blended Vision développé en collaboration avec D. Reinstein (Londres). Comme les autres plateformes laser, ce module a pour objectif d’induire une aberration sphérique « contrôlée », suffisante pour augmenter la profondeur de champ, mais relativement modérée pour ne pas altérer la vision des contrastes. La particularité réside dans le caractère non linéaire de l’asphéricité induite et, surtout, sur l’association d’une asphéricité portant sur les deux yeux et d’une mini-bascule de 1,50 D (micromonovision). Ainsi, l’œil dominé permettra la vision de près et la vision intermédiaire, alors que l’œil dominant servira à la vision de loin mais également à la vision intermédiaire. Les profondeurs de champ des deux yeux vont ainsi se chevaucher en vision intermédiaire et permettre une vision satisfaisante continue, sans interruption dans le parcours de vision nette. Ce chevauchement en vision intermédiaire permettrait également de conserver un certain degré de vision stéréoscopique, qui est dégradée lors d’une monovision conventionnelle.
Les résultats cliniques du Laser Blended Vision ont essentiellement été publiés dans la littérature internationale par D. Reinstein [31, 32]. La synthèse des résultats de cette étude qui a porté sur plus de trois cents yeux (avec une répartition équivalente d’hypermétropes, myopes et emmétropes, suivis pendant un an) peut être résumée de façon suivante : l’acuité visuelle de loin de l’œil dominant est de 20/20 (1,00) pour 90 % des yeux ; un résultat marquant est que l’acuité visuelle de loin de l’œil dominé est d’au moins 20/63 (0,32) pour 80 % des yeux, supérieure à l’acuité visuelle théorique attendue (20/70 = 0,25) pour une myopisation de – 1,50 D ; en vision de près, l’acuité visuelle binoculaire sans correction est d’au moins Jaeger 3 (P4) chez 95 % des patients. On a ainsi une bonne tolérance en vision binoculaire, probablement liée à la potentialisation réciproque de l’asphéricité induite et de la monovision. Concernant la sécurité, une baisse de la meilleure acuité visuelle corrigée est observée dans environ 10 % des yeux et la vision des contrastes n’est pas altérée.


[1] Alió J.L. Presbyopic Lasik. In : Presbyopia: origin, effect and treatment. Pallikaris I., Charman W.N., Plainis S. (eds). Slack Inc. À paraître.
[2] Alió J.L., Chaubard J.-J., Caliz A. et al. Correction of presbyopia by technovision central multifocal LASIK (presbyLASIK). J Refract Surg, 2006 ; 22 : 453-60.
[3] Anschutz T. Laser correction of hyperopia and presbyopia. Int Ophthalmol Clin, 1994 ; 34 : 107-37.
[4] Artal P., Berrio E., Guirao A., Piers P. Contribution of the cornea and internal surfaces to the change of ocular aberrations with age. J Opt Soc Am A Opt Image Sci Vis, 2002 ; 19 : 137-43.
[5] Artal P., Manzanera S., Piers P., Weeber H. Visual effect of the combined correction of spherical and longitudinal chromatic aberrations. Opt Express, 2010 ; 18 : 1637-48.
[6] Atchison D.A., Smith G. Optics of the Human Eye. Butterworth-Heinemann, Oxford, 2000.
[7] Bauerberg J.M. Centered vs. inferior off-center ablation to correct hyperopia and presbyopia. J Refract Surg, 1999 ; 15 : 66-9.
[8] Benito A., Redondo M., Artal P. Laser in situ keratomileusis disrupts the aberration compensation mechanism of the human eye. Am J Ophthalmol, 2009 ; 147 : 424-31 e1.
[9] Calossi A. Corneal asphericity and spherical aberration. J Refract Surg, 2007 ; 23 : 505-14.
[10] Edmund C., Sjøntoft E. The central-peripheral radius of the normal corneal curvature. Acta Ophthalmol, 1985 ; 63 : 670-7.
[11] El Danasoury A.M., Gamaly T.O., Hantera M. Multizone LASIK with peripheral near zone for correction of presbyopia in myopic and hyperopic eyes: 1-year results. J Refract Surg, 2009 ; 25 : 296-305.
[12] Epstein R.L., Gurgos M.A. Presbyopia treatment by monocular peripheral presbyLASIK. J Refract Surg, 2009 ; 25 : 516-23.
[13] Guillon M., Lydon D.P., Wilson C. Corneal topography: a clinical model. Ophthalmic Physiol Opt, 1986 ; 6 : 47-56.
[14] Guirao A., Artal P. Corneal wave aberration from videokeratography: accuracy and limitations of the procedure. J Opt Soc Am A Opt Image Sci Vis, 2000 ; 17 : 955-65.
[15] Guirao A., Redondo M., Artal P. Optical aberrations of the human cornea as a function of age. J Opt Soc Am A Opt Image Sci Vis, 2000 ; 17 : 1697-702.
[16] Guirao A. Optica Visual. Diego Marin, 2004.
[17] Holladay J.T. Spherical aberration: the next frontier. CRST, Nov-Dec, 2006.
[18] Jackson W.B., Tuan K.M., Mintsioulis G. Aspheric wavefront-guided LASIK to treat hyperopic presbyopia: 12-month results with the VISX Platform. J Refract Surg, 2011 ; 27 : 519-29.
[19] Jung S.W., Kim M.J., Park S.H., Joo C.K. Multifocal corneal ablation for hyperopic presbyopes. J Refract Surg, 2008 ; 24 : 903-10.
[20] Kiely P.M., Smith G., Carney L.G. The mean shape of the human cornea. Optica Acta, 1982 ; 29 : 1027-40.
[21] Koller T., Iseli H.P., Hafezi F. et al. Q-factor customized ablation profile for the correction of myopic astigmatism. J Cataract Refract Surg, 2006 ; 32 : 584-9.
[22] Koller T., Seiler T. Four corneal presbyopia corrections: simulations of optical consequences on retinal image quality. J Cataract Refract Surg, 2006 ; 32 : 2118-23.
[23] Lam A.K., Douthwaite W.A. Measurement of posterior corneal asphericity on Hong Kong Chinese: a pilot study. Ophthalmic Physiol Opt, 1997 ; 17 : 348-56.
[24] Llorente L., Barbero S., Merayo J., Marcos S. Total and corneal optical aberrations induced by laser in situ keratomileusis for hyperopia. J Refract Surg, 2004 ; 20 : 203-16.
[25] Mandell R.B., St-Helen R. Mathematical model of the corneal contour. Br J Physiol Opt, 1971 ; 26 : 185-97.
[26] Marcos S., Cano D., Barbero S. Increase in corneal asphericity after standard laser in situ keratomileusis for myopia is not inherent to the Munnerlyn algorithm. J Refract Surg, 2003 ; 19 : S592-6.
[27] Mrochen M., Donitzky C., Wullner C., Loffler J. Wavefront-optimized ablation profiles: theoretical background. J Cataract Refract Surg, 2004 ; 30 : 775-85.
[28] Oshika T., Klyce S.D., Applegate R.A., Howland H.C. Changes in corneal wavefront aberrations with aging. Invest Ophthalmol Vis Sci, 1999 ; 40 : 1351-5.
[29] Ortiz D., Alió J.L., Illueca C. et al. Optical analysis of presbyLASIK treatment by a light propagation algorithm. J Refract Surg, 2007 ; 23 : 39-44.
[30] Patel S., Alió J.L., Perez-Santonja J.J. A model to explain the difference between changes in refraction and central ocular surface power after laser in situ keratomileusis. J Refract Surg, 2000 ; 16 : 330-5.
[31] Reinstein D.Z., Archer T.J., Gobbe M. Laser Blended Vision for presbyopia: one-year outcomes, contrast sensitivity and stereoacuity for myopia to -8.50 d, hyperopia to +5.75 d and emmetropia. ASCRS, 2010.
[32] Reinstein D.Z., Couch D.G., Archer T.J. LASIK for hyperopic astigmatism and presbyopia using micro-monovision with the Carl Zeiss Meditec MEL80 platform. J Refract Surg, 2009 ; 25 : 37-58.
[33] Salomao M.Q., Wilson S.E. Corneal molecular and cellular biology update for the refractive surgeon. J Refract Surg, 2009 ; 25 : 459-66.
[34] Soler V., Benito A., Soler P. et al. A randomized comparaison of pupil-centred vs vertex-centered ablation in Lasik correction of hyperopia. Am J Ophthalmol, 2011 ; 152 : 591-9.e2.
[35] Stojanovic A., Wang L., Jankov M.R. et al. Wavefront optimized versus custom-Q treatments in surface ablation for myopic astigmatism with the WaveLight ALLEGRETTO laser. J Refract Surg, 2008 ; 24 : 779-89.
[36] Telandro A.P. Pseudo-accommodative cornea: a new concept for correction of presbyopia. J Refract Surg, 2004 ; 20 : S714-7.
[37] Telandro A.P., Steile J. 3rd. Presbyopia: perspective on the reality of pseudoaccommodation with LASIK. Ophthalmol Clin North Am, 2006 ; 19 : 45-69, vi.
[38] Telandro A.P. The pseudoaccommodative cornea multifocal ablation with a center-distance pattern : a review. J Refract Surg, 2009 ; 25 : S156-9.
[39] Uy E., Go R. Pseudoaccommodative cornea treatment using the NIDEK EC-5000 CXIII excimer laser in myopic and hyperopic presbyopes. J Refract Surg, 2009 ; 25 : S148-55.
[40] Villa C., Jimenez J.R., Anera R.G. et al. Visual performance after LASIK for a Q-optimized and a standard ablation algorithm. Appl Opt, 2009 ; 48 : 5741-7.
[41] Villegas E.A., Alcon E., Artal P. Optical quality of the eye in subjects with normal and excellent visual acuity. Invest Ophthalmol Vis Sci, 2008 ; 49 : 4688-96.
[42] Wang L., Dai E., Koch D.D., Nathoo A. Optical aberrations of the human anterior cornea. J Cataract Refract Surg, 2003 ; 29 : 1514-21.

